Какие травы можно пить при беременности от желудка
Содержание статьи
Фитотерапия беременных

Несмотря на развитие современной медицины, натуропатия не спешит сдавать свои позиции в вопросах терапии беременных и кормящих матерей. Женщины, опасаясь навредить будущему ребенку, отдают предпочтение «натуральным» препаратам на основе трав, а старшее поколение настойчиво предлагает лактогонные чаи для стимуляции лактации. Однако «натуральное» не синоним безопасного, использование фитотерапии у пациенток с аллергическими заболеваниями или отказ от традиционной терапии в пользу фитотерапии может только ухудшить течение болезни. Кроме того, нам мало известно о взаимодействии лекарственных средств с фитопрепаратами, что также может обернуться негативными эффектами.
Существует множество вариаций использования продуктов растительного происхождения: от употребления в сыром виде до изготовления экстрактов и пищевых добавок. Беременными женщинами наиболее часто используются имбирь, ромашка, мята перечная, эхинацея, клюква, чеснок, малина, валериана, пажитник, фенхель, смеси трав и чаи, включая зеленый и черный [1,2].
Таблица 1 | Растительные лекарственные препараты, применяемые беременными женщинами при различных состояниях [1]
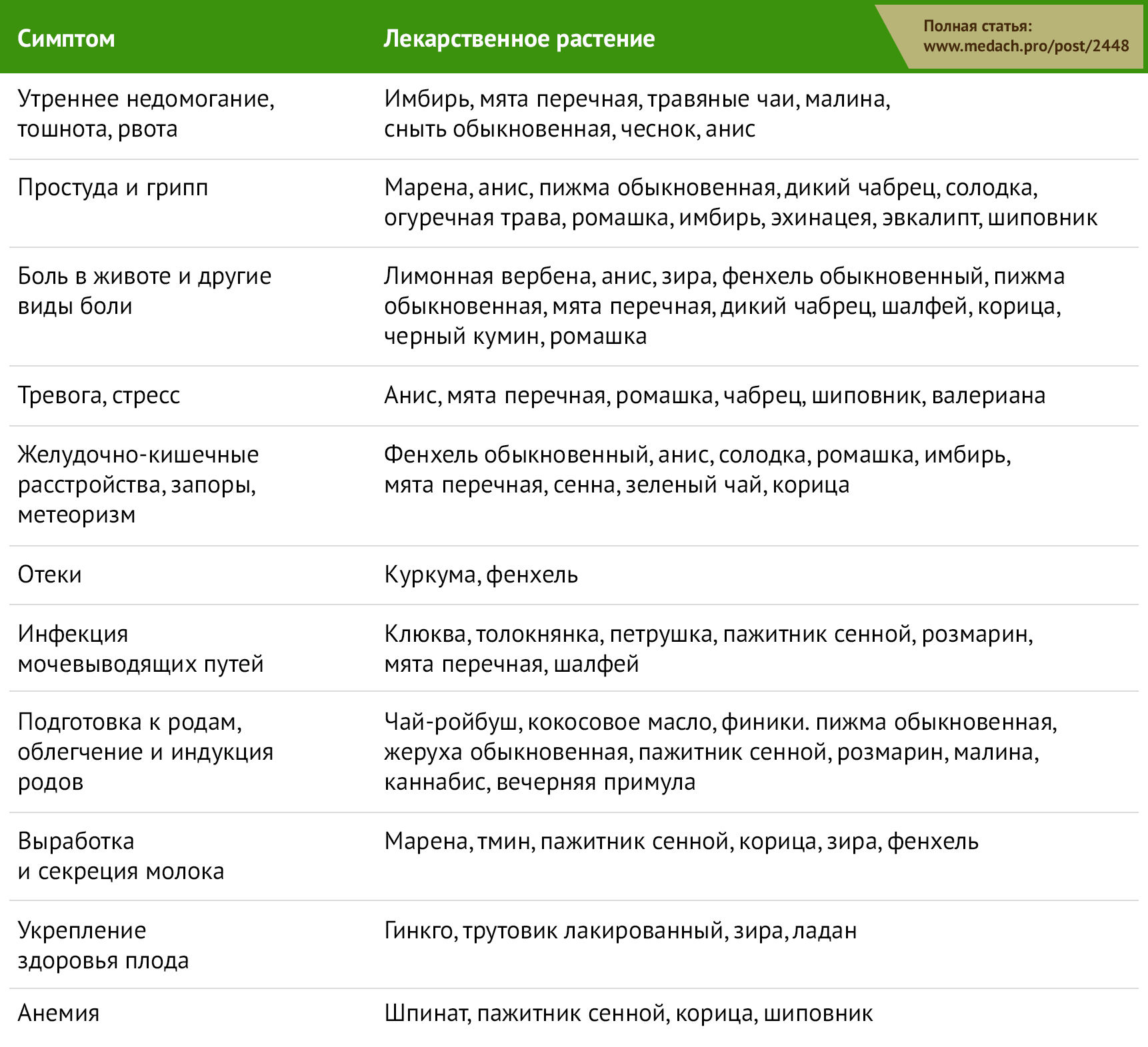
Растительные препараты используются преимущественно в первом и третьем триместрах беременности; в первом триместре для облегчения тошноты, рвоты и желудочно-кишечных расстройств, в третьем — для подготовки матки к родам и облегчения самих родов [1]. Наиболее распространенные причины употребления фитопрепаратов: грипп или другие ОРВИ, тошнота, проблемы со сном, запоры и подготовка к родам. Клюква часто используется в терапии инфекций мочевыводящих путей (ИМП) [2]. В странах, где возможности оказания медицинской помощи ограничены, фитотерапия используется для улучшения состояния плода и предотвращения выкидышей. Кроме того, различные культурные и религиозные обряды включают в себя употребление определенных трав как элемент защиты от злых духов [1].
Исследований, посвященных фитотерапии в период беременности, довольно мало, их качество сомнительно и большинство из них посвящено статистике использования травяных лекарств беременными, а не потенциальной пользе или побочным эффектам. Несмотря на это, врачи все еще назначают фитопрепараты, ошибочно считая, что их использование является более безопасным, чем фармакотерапия. В данной статье обобщены сведения об эффектах фитотерапии, которые удалось обнаружить на просторах Pubmed, заставляющие усомниться в целесообразности назначения травяных сборов беременной и кормящей женщине.
На сегодняшний день единственным растением, показавшим свою эффективность при токсикозе, является имбирь. Результаты большого когортного исследования с участием 1020 беременных, употреблявших имбирь как добавку к пище, продемонстрировали, что при этом не увеличивалось число врожденных пороков развития или неблагоприятных исходов беременности [2]. Имбирь улучшает перистальтику желудочно-кишечного тракта, действует как антагонист дофамина и серотонина за счет содержащегося в нем гингерола. ACOG рекомендует использовать добавки имбиря в качестве нефармакологического средства первой линии для лечение тошноты и рвоты беременных, а RCOG предлагает использовать его в качестве лечения легкой и средней степени тяжести расстройства у женщин, желающих избежать приема противорвотных лекарств [4].
Вторым по популярности методом облегчения тошноты является использование эфирного масла перечной мяты, однако исследователи не зафиксировали значительного уменьшения тошноты и рвоты у женщин, получавших ароматерапию перечной мятой по сравнению с группой плацебо [1]. Ограниченные исследования сомнительного качества говорят об эффективности эфирного масла лимона и кардамона по сравнению с плацебо [5].
В лечении инфекционных заболеваний первенство достается клюкве — наиболее часто препараты на ее основе назначаются при лечении ИМП. Тем не менее, эффективность клюквы в профилактике и лечении ИМП не была доказана. Принимая во внимание тот факт, что нелеченные ИМП могут увеличивать риск осложнений беременности, развития пиелонефрита, влиять на рост плода и провоцировать преждевременные роды, широкое использование трав для лечения ИМП не только бессмысленно, но и опасно [2].
Препараты термопсиса, используемые в качестве отхаркивающих средств, на животных моделях показали изменение вестибулярных функций, координации движений, эмоционально-моторного поведения [1].
В ретроспективном исследовании, в котором сравнивали различия в неонатальном развитии детей, рожденных от беременных женщин, которые принимали фитопрепараты или фармацевтические препараты для лечения гриппа и некоторых хронических заболеваний, а также для снижения веса, нарушений менструального цикла и инфекций, распространенность врожденных пороков развития плода в группе женщин, принимавших фитопрепараты, была выше, но не имела статистической значимости [1].
Наибольшее опасение на данный момент вызывают препараты валерианы. В 2012 году было проведено исследование влияния экстракта валерианы на развитие и функционирование мозга плодов мыши, в котором описывается значительное снижение уровня цинка — важного элемента, влияющего на развитие мозга [1].
В послеродовом периоде именно травяные сборы для улучшения лактации возглавляют топ продаж ввиду повышенной тревожности матерей по поводу количества молока и прибавки ребенка в весе.
В настоящее время описано большое количество лактогонных трав, среди которых наиболее часто используются фенхель, укроп, анис, тмин, крапива, мелисса, душица. В зарубежной литературе часто упоминаются пажитник, козлятник лекарственный, овес, просо, анис, базилик, хмель, имбирь, морские водоросли. Предположительный механизм действия основан на фитоэстрогенном действии трав (фенхель, анис, пажитник).
В большом систематическом обзоре всех исследованных лактогонов всего лишь пять препаратов оказались эффективнее плацебо:
- шатавари (аюрведический препарат на основе одного из видов спаржи);
- торбанган;
- пажитник;
- расторопша;
- японский травяной чай.
Согласно исследованиям, фитопрепараты влияли на сывороточный уровень пролактина и окситоцина, объем и химический состав грудного молока, прибавку ребенка в весе, процент физиологической убыли массы тела после рождения и время ее восстановления [3].
Однако ни одно из исследований не оказалось качественным из-за малой выборки и большого количества внешних факторов, влияющих на выработку молока (например, частота прикладывания ребенка к груди), которые не учитывались при обработке результатов. Таким образом, ни один известный науке фитопрепарат доказанно не влияет на количество грудного молока [3].
- Illamola S. M. et al. Use of Herbal Medicine by Pregnant Women: What Physicians Need to Know //Frontiers in Pharmacology. — 2019.
- Kennedy D. A. et al. Herbal medicine use in pregnancy: results of a multinational study //BMC complementary and alternative medicine. — 2013.
- Mortel M., Mehta S. D. Systematic review of the efficacy of herbal galactogogues //Journal of Human Lactation. — 2013.
- Fejzo M. S. et al. Nausea and vomiting of pregnancy and hyperemesis gravidarum //Nature Reviews Disease Primers. — 2019.
- Ozgoli G., Naz M. S. G. Effects of complementary medicine on nausea and vomiting in pregnancy: a systematic review //International journal of preventive medicine. — 2018.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Рефлюксная болезнь: не просто изжога
Вспомните милое детство — как часто дети в компании соревнуются, кто громче газанет ртом. А в некоторых странах это даже считается хорошим тоном — рыгнуть в ответ на вкусный и плотный ужин. Может ли частый вызов отрыжки спровоцировать разлад в работе организма? Сложно ответить. Но частый спонтанный заброс желудочного содержимого в пищевод определенно ведет к неприятным последствиям.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — одно из самых частых заболеваний желудочно-кишечного тракта. Однако о нем мало кто говорит, поскольку обычно люди не считают это проблемой. Или почти не считают.
Между тем до осложнений тут рукой подать. Достаточно понять, что у нас в желудке находится агрессивная среда, предназначенная для переваривания грубой пищи. Причем в желудке есть множество факторов, защищающих его от воздействия агрессивных жидкостей, а вот органы, которые находятся выше, от этого не защищены, и частый заброс желудочного содержимого вызывает поражение пищевода, гортани, трахеи и бронхов.
Из-за чего начинается заболевание
Так устроено природой, что наша пища двигается однонаправленно, нет потока в обратную сторону (ну кроме случаев рвоты). Даже если съесть кусок мяса и запить его молоком, а потом залезть на дерево и свеситься вниз головой, мясо с жидкостью не вывалятся. Да, будет неприятно, но всё же желудочный мешок оставит вкусняшку у себя.
Причина этому проста — существует клапан, сдерживающий обратное движение. На самом деле клапанов даже два: верхний — глоточный (препятствует попаданию пищи обратно в глотку) и нижний — кардиальный (он как раз и предотвращает заброс из желудка в пищевод). Так вот, есть определенные факторы, из-за которых эти стражи порядка ослабляют свое внимание и разрешают желудочному содержимому посмотреть, что там за свет в конце тоннеля. Давайте их перечислим.
- Банальное и набившее оскому — курение. Да-да, и здесь сигарета отметилась! Дело в том, что вещества горения табака расслабляют эти вышеозначенные сфинктеры.
- Прием кофеина. Кофе, чай, кола
- Прием алкоголя. Причем он действует как местно (обжигающе), так и системно (как релаксант ЦНС).
- Питье газировки. Ну вы поняли почему. Нет? Вы глотнули жидкость, из которой активно выходят газы, газ выталкивает жидкость…
- Некоторые лекарственные препараты, влияющие на гладкую мускулатуру (антагонисты кальция — верапамил, спазмолитики — папаверин, нитраты, анальгетики).
- Торопливое принятие пищи способствует забросу воздуха в желудок. И этот воздух покидает свое временное пристанище вместе с кислым содержимым.
- Диафрагмальная грыжа.
- Язвенная болезнь желудка и двенадцатиперстной кишки.
- Все причины, ведущие к повышению внутрибрюшного давления. К таким состояниям относится беременность: мало того что растет давление в животе, так и еще бурлящие гормоны расслабляют сфинктеры. Кстати говоря, беременные у нас (анестезиологов) на особом счету. Из-за вышеперечисленных проблем у них очень высок риск заброса содержимого желудка в дыхательные пути. К росту внутрибрюшного давления ведут также новообразования, жидкость в животе (асцит), ожирение, вздутие кишечника и т. д.
Симптомы рефлюксной болезни
Зная свойства соляной кислоты, вы и сами легко можете догадаться, какими симптомами сопровождается выброс желудочного содержимого. Если не догадываетесь, то вспомните, как вы первый раз попробовали водку. Ее было сложно проглотить, она обожгла рот, капли попали в дыхательные пути, вы закашлялись, у вас все обожгло внутри. Вот примерно так и чувствуют себя люди с регулярным забросом, только симптомы идут в обратном порядке.
Самый главный симптом — конечно, изжога. Жжение начинается примерно через 1,5 часа после приема пищи. Оно исходит из области желудка и поднимается вверх до глотки. Вонючая отрыжка заставляет морщить носы ваших родных и близких.
Кстати говоря — именно запах часто заставляет людей обратиться к врачу. Это психология. Боли, жжение, отрыжку люди переносят до последнего, а вонь изо рта, заставляет их лечить зубы, обследоваться и лечиться…
Кислое содержимое проникает в дыхательные пути, ночью вынуждая просыпаться от нехватки воздуха, что может привести к банальному хроническому бронхиту, и даже доводит до опасных аспирационных пневмоний или бронхиальной астмы.
Читайте также:
Что помогает пищеварению
Регулярные ожоги пищевода приводят к постоянному воспалению, воспаление вызывает изменение клеточного состава, нежные ткани слизистой оболочки замещаются грубой неэластичной соединительной, образуются рубцы, сужается пищевод. Каждый прием пищи сопровождается болью, замедлением прохождения пищевого комка. Все очень и очень неприятно.
Как лечить ГЭРБ
Лечение данного состояния должно быть начато с изменения поведения и привычек.
Во-первых, следует бросить пить, курить, ругаться матом и стать ангелом. Шутка, конечно, но в каждой шутке… Итак.
- Бросайте курить.
- Ограничьте прием крепких алкогольных и кофеиновых напитков.
- Пищу придется принимать «по фэн-шую», т. е. 4-6 раз в день мелкими порциями. Что, кстати, вполне соотносится со множеством диет.
- По возможности откажитесь от бандажей. Сейчас бандаж обычно носят, чтобы снизить риск послеоперационных грыж или чтобы поддержать позвоночный столб. Но бандаж увеличивает внутрибрюшное давление, так что сопоставьте риски.
- Постарайтесь поднять головной конец кровати. Понятно, что у вас не реанимационная койка, но хотя бы купите подушки пообъемнее.
- Обсудите с вашим специалистом возможность замены тех лекарственных препаратов, которые уменьшают тонус кардиального сфинктера (антагонисты кальция — верапамил, спазмолитики — папаверин, нитраты, анальгетики).
- В остром периоде заболевания исключите физическое напряжение и поднятие тяжестей. Особенно избегайте тех упражнений, которые повышают внутрибрюшное давление (тренировка мышц брюшного пресса).
По поводу медикаментозного лечения
Доказана эффективность и безопасность ингибитора протонной помпы — омепразола и его аналогов. Но тут есть одно но: он будет малоэффективен, если агрессивным фактором является не желудочный сок, а сок, выделяемый через желчные протоки. Тогда доктор назначит вам, скорее всего, урсодезоксихолевую кислоту и прокинетики (домперидон).
Опять же — это общая схема. Все очень индивидуально. Лучше один раз обследоваться и получить точное и эффективное лечение, чем тратиться на примерные препараты и получить неведомые побочные эффекты.
Будьте здоровы!
Владимир Шпинев
Товары по теме: [product strict=»омепразол»](омепразол), [product strict=»домперидон»](домперидон), [product strict=»уросфальк»](уросфальк), [product strict=»уросан»](уросан)
Фото istockphoto.com
Источник
Какие травы полезны при беременности?
Какие травы полезны при беременности? 11.01.2020 17:48
Сама по себе беременность болезнью не является. Однако в этот период могут возникать самые разнообразные патологические состояния, требующие коррекции. Бытует мнение, что лекарства естественного происхождения, такие как отвары и настои трав, в период беременности более безопасны. Однако и растительные средства могут обладать достаточно сильным эффектом и вызывать негативные последствия. Осторожность не помешает. Какие же лекарственные травы можно безбоязненно принимать во время беременности?
Прекрасно себя зарекомендовавшим эффективным и безопасным противовоспалительным средством является ромашковый чай. Это средство нормализует работу пищеварительного тракта, справляется с воспалительными процессами в горле. Его очень легко приготовить: достаточно заварить немного растительного сырья горячей водой. В комбинации с подорожником он является отличным средством против кашля (в этом случае показано применение в виде ингаляции). Липовый цвет — это мягкое и безвредное природное успокоительное средство. Почти незаметно снимет тревожность, которая характерна для некоторых женщин в период беременности. Кроме того, является эффективным компонентом противовоспалительных отваров, рекомендуется при простуде в сочетании с другими средствами.
Клюква и брусника. Как по отдельности, так и вместе они являются действенными мочегонными средствами. Применение такого снадобья может понадобиться в случае возникновения отеков, что не редкость во время беременности. Несмотря на то что речь идет всего лишь о растительных средствах, такое лечение не рекомендуется применять без консультации с врачом. Листья черной смородины. Доступное, давно известное средство, являющееся богатейшим источником витаминов и минералов, необходимых организму. Воздействует на организм комплексно: оказывает как противовоспалительное действие, так и мобилизующее собственные защитные силы организма, иммунную систему. В сезон инфекционных заболеваний обычный чай с добавлением листьев черной смородины может защитить будущую мамочку от сезонных инфекций. Отвар шиповника как в качестве самостоятельного средства, так и в сочетании с другими отварами и настоями оказывает мощное иммуностимулирующее действие. Являясь вместилищем большого количества витаминов и минералов, способствует обретению жизненных сил, оказывает оздоравливающий эффект.
Эвкалипт и тысячелистник. Применение отваров этих лекарственных растений будет уместно в качестве мягких отхаркивающих средств.
Имбирь. Известна высокая эффективность его согревающего действия при гриппе и простуде. Чай с имбирем помогает справляться с приступами тошноты, характерными для беременности. Растительные экстракты являются достаточно сильными средствами. Недаром фитотерапия популярна. Такие натуральные лекарства содержат множество полезных веществ и обладают поистине целительными свойствами, если применять их правильно. Необходимо помнить, что травяные средства способны вызывать аллергические реакции. Поэтому в случае каких-либо кожных проявлений или затруднения дыхания необходимо прекратить их использование и обратиться к лечащему врачу.
Внимание! Не используйте для лечения средства народной медицины без предварительной консультации с лечащим врачом и при наличии в анамнезе каких-либо аллергических реакций!
Источник
Изжога и гастроэзофагеальная рефлюксная болезнь у беременных: актуальность использования альгинатов
Беременность — это нормальное физиологическое состояние для женщины, однако ее течение может сопровождаться развитием ряда неприятных симптомов, в частности, жалоб со стороны желудочно-кишечного тракта (ЖКТ). К подобным жалобам относятся: тошнота, преимущественно по утрам, и рвота в I триместре беременности. У беременных женщин могут встречаться признаки желудочной и кишечной диспепсии, холестаз, обострение хронического холецистита, нарушение стула по типу констипации, а также нарушение микрофлоры пищеварительной трубки [1]. Большинство авторов выделяют «изжогу беременных» как отдельный симптом, появляющийся на фоне беременности и обусловленный ей [2]. Актуальность проблемы изжоги беременных обусловлена ее высокой распространенностью, связью с развитием гастроэзофагеальной рефлюксной болезни (ГЭРБ) и со снижением качества жизни.
Согласно результатам многих научных работ, изжога при беременности беспокоит 30-50%, по некоторым данным, до 80% беременных женщин [1, 3]. В масштабной работе Naumann C. R. et al. при наблюдении 2731 беременной женщины выявлено, что 95% процентов из них испытывают изжогу и/или тошноту и рвоту [4]. Как правило, изжога редко беспокоит женщин в I триместре (9,5%), чаще возникает во II триместре (43,1%) и особенно часто наблюдается в III триместре (54,1%), не резко выражена и имеет преходящий характер [5]. По данным Буркова С. Г., при обследовании 55 беременных женщин установлено, что изжога беспокоила 65,4% из них, причем ее распространенность в I триместре составляла 7,2%, во II — 18,2% и в III — 40% [2].
Столь высокая распространенность изжоги у беременных приводит к тому, что многие врачи-гинекологи рассматривают ее как нормальное проявление беременности и не придают ей большого значения, в то время как появление изжоги может являться признаком ГЭРБ, требующим назначения лекарственных средств, обследования и наблюдения.
Важным является наблюдение, что беременные женщины с жалобами на изжогу вынуждены значительно чаще прибегать к помощи фармакотерапии, чем беременные женщины с жалобами на тошноту и рвоту (47% против 11% соответственно) [4].
Если говорить о послеродовом периоде, то следует заметить, что далеко не у всех женщин симптомы исчезают бесследно. Так, установлено, что 19,7% женщин, имеющих жалобы на изжогу во время беременности, сообщали также о послеродовой изжоге [4].
К факторам, предрасполагающим к развитию изжоги у беременных, по мнению ряда авторов, можно отнести: наличие изжоги перед беременностью, многоплодную беременность, высокий индекс массы тела перед беременностью и значительное увеличение веса при беременности [4]. Женщины, предпочитающие мясную пищу, во время беременности страдают изжогой чаще, по сравнению с вегетарианками [5].
Причины появления жалоб на изжогу у беременных женщин можно разделить на две категории: физические (механические) и гормональные.
Основным гормональным механизмом развития изжоги у беременных считается снижение тонуса нижнего пищеводного сфинктера в результате действия прогестерона [6]. Почти у всех женщин тонус нижнего пищеводного сфинктера падает к 36?й неделе беременности и восстанавливается после родов [6]. Под влиянием гестационных гормонов уменьшается тонус гладкой мускулатуры кишечника, а также происходит нарушение чувствительности хеморецепторов кишечника к серотонину и гистамину. Эти факторы приводят к снижению перистальтики кишечника, и впоследствии потенцируют развитие не только запоров и нарушение кишечной микрофлоры, но и нарушение эвакуации кислого содержимого из желудка и возникновение кислого рефлюкса.
К физическим причинам относятся: увеличение размеров матки, в результате чего происходит нарушение взаиморасположения внутренних органов и повышение внутрибрюшного давления и давления в желудке. Кроме того, при нарушении расположения органов брюшной полости желудок смещается к диафрагме, нарушается функция нижнего пищеводного сфинктера и повышается риск развития грыжевого выпячивания желудка в пищеводное отверстие диафрагмы. Также снижается перистальтика толстого кишечника и задерживается удаление кислого содержимого из желудка [6].
Изжога беременных и ГЭРБ у беременных
Изжога может впервые начать беспокоить женщину во время беременности, нарастать по мере течения беременности и исчезнуть после родов, но в ряде случаев изжога расценивается как симптом ГЭРБ, беспокоящей пациентку ранее [1]. В развитии изжоги беременных и ГЭРБ лежит один основной механизм — ослабление тонуса нижнего пищеводного сфинктера. Это диктует необходимость в ряде случаев говорить не об изжоге, а о ГЭРБ у беременных.
Согласно определению, ГЭРБ — это хроническое рецидивирующее заболевание, обусловленное попаданием желудочного и/или кишечного содержимого в пищевод вне зависимости от того, развивается ли при этом воспаление его слизистой или нет. Следовательно, при ведении беременных необходимо учитывать, что у пациенток с ГЭРБ, предшествующей наступлению беременности, высока вероятность ухудшения течения заболевания во время беременности. В то же время возникновение изжоги во время беременности может рассматриваться как фактор риска развития ГЭРБ после родов. Так, в исследовании турецких ученых было выявлено, что при возникновении изжоги хотя бы во время одной беременности риск последующего развития ГЭРБ составил 17,7%, а во время более двух беременностей — 36,1%. При этом риск развития ГЭРБ не зависел от возраста и наличия ожирения [7].
В диагностике ГЭРБ важным является тщательный сбор анамнеза. Типичные проявления ГЭРБ: жалобы на изжогу, усиливающуюся после еды, после приема продуктов, ослабляющих тонус нижнего пищеводного сфинктера (животные жиры, алкоголь, кофе, шоколад, цитрусовые), в положении лежа, при наклонах и наличие каких-либо эквивалентов изжоги, возникающих при тех же условиях, позволяют поставить диагноз ГЭРБ без проведения эндоскопического исследования. Клинически пациенток с ГЭРБ, помимо изжоги, могут беспокоить атипичные симптомы заболевания, или эквиваленты изжоги. Так, испанскими учеными при обследовании 263 беременных женщин было установлено, что несердечная загрудинная боль беспокоила 9,1%, дисфагия — 12,6%, ощущение кома в горле — 33,1%, кашель — 26,6%, отрыжка — 66,2% и икота — 19,0% женщин [8].
Следует заметить, что у беременных тяжелые осложнения ГЭРБ достаточно редки, вследствие этого проведение фиброэзофагогастродуоденоскопии (ФЭГДС) всем беременным с изжогой не является необходимым [3]. В группу пациенток, нуждающихся в проведении ФЭГДС, можно отнести женщин с выраженными жалобами (изжога, беспокоящая несколько раз в день, плохо поддающаяся купированию антацидами), с предшествующим тяжелым течением ГЭРБ (III-IV степень по Лос-Анжелесской классификации), с указанием в анамнезе на развитие осложнений ГЭРБ (язвы пищевода, кровотечение из пищевода, пищевод Барретта).
При необходимости эндоскопическое исследование может и должно проводиться у беременных (по показаниям) на любом сроке. Данный метод при правильном и бережном выполнении безопасен для матери и плода. Противопоказаниями к выполнению ФЭГДС могу стать: деформация шейно-грудного отдела позвоночника, резко выраженные искривления позвоночника (кифоз, сколиоз, лордоз), сужение пищевода, ригидность глотки, большой зоб, чрезмерная рвота беременных, нефропатия беременных, эклампсия или преэклампсия, предлежание плаценты [2]. При проведении эндоскопического исследования необходимо определить вариант ГЭРБ по клинико-эндоскопической классификации: эндоскопически негативная, или неэрозивная рефлюксная болезнь (включая катаральный эзофагит), или эндоскопически позитивная, или эрозивная рефлюксная болезнь: степень A-D по Лос-Анжелесской классификации (включая осложнения), т. к. от варианта течения ГЭРБ зависит тактика лечения.
Внутрипищеводное суточное рН-мониторирование и манометрия пищевода у беременных используется редко. Рентгенологическое исследование пищевода и желудка назначается только по жизненным показаниям в связи с высоким риском для плода.
Лечение женщин с изжогой беременных и ГЭРБ должно быть комплексным и сочетать диетические рекомендации, модификацию образа жизни и прием лекарственных препаратов.
Рекомендации по диете и изменению образа жизни заключаются в следующем:
1) дробное питание;
2) употребление продуктов, обладающих щелочной реакцией (молоко, сметана, творог, паровые омлеты, отварное мясо);
3) избегать обильного приема пищи и не есть на ночь; после приема пищи избегать наклонов вперед и не ложиться; ограничить потребление продуктов, снижающих тонус нижнего пищеводного сфинктера и оказывающих раздражающее действие на него (животные жиры, алкоголь, кофе, шоколад, цитрусовые, ржаной хлеб, газированные напитки);
4) не носить тесную одежду и тугой пояс;
5) отказ от курения, т. к. никотин ослабляет тонус нижнего пищеводного сфинктера;
6) не допускать развития упорных запоров, чтобы избежать дополнительного повышения внутрибрюшного давления;
7) по возможности ограничить прием лекарств, вызывающих рефлюкс (антихолинергические, седативные, транквилизаторы, ингибиторы кальциевых каналов, бета-адреноблокаторы, теофиллин, простагландины, нитраты);
8) спать с приподнятым головным концом кровати;
9) избегать длительных наклонов;
10) избегать выполнения гимнастических упражнений, связанных с напряжением мышц брюшного пресса.
 Особенности фармакотерапии ГЭРБ у беременных заключаются в том, что большинство антисекреторных препаратов, показанных при данной патологии, проникают через гематоплацентарный барьер и могут быть потенциально опасны для плода. Важным критерием возможности применения лекарств при беременности являются рекомендации Управления по контролю качества пищевых продуктов и лекарственных препаратов в США (Food and Drug Administration, FDA) — одной из ведущих мировых организаций по изучению безопасности лекарственных средств (табл. 1).
Особенности фармакотерапии ГЭРБ у беременных заключаются в том, что большинство антисекреторных препаратов, показанных при данной патологии, проникают через гематоплацентарный барьер и могут быть потенциально опасны для плода. Важным критерием возможности применения лекарств при беременности являются рекомендации Управления по контролю качества пищевых продуктов и лекарственных препаратов в США (Food and Drug Administration, FDA) — одной из ведущих мировых организаций по изучению безопасности лекарственных средств (табл. 1).
Из представленной таблицы видно, что абсолютно безопасных препаратов для применения в период беременности среди вышеуказанных лекарственных средств нет. Следует отметить, что использование препаратов класса В, особенно прокинетиков, необходимо осуществлять по строгим показаниям и под постоянным контролем, в том числе из-за опасности развития побочных эффектов. Так, использование Н2?блокаторов сопровождается развитием «синдрома отмены», а при использовании ИПП может развиваться синдром избыточного бактериального роста вследствие резкого снижения бактерицидной способности желудочного сока; обратное увеличение секреции соляной кислоты вследствие увеличения концентрации в крови гормона гастрина по принципу обратной связи; нарушение усвоения кальция [10, 11]. Использование препаратов группы антацидов дает быстрый, но кратковременный эффект и также может сопровождаться развитием ряда негативных эффектов. Так, в 1977 г. W. Kaehny и соавт. обнаружили повышение уровня алюминия в плазме и моче после приема алюминийсодержащих антацидов у людей с нормальной функцией почек, тогда как ранее считалось, что он не всасывается при приеме внутрь [12]. По данным Berthon G., 2002, при взаимодействии алюминия гидроокиси, входящей в состав антацидов, с кислотой в желудке может всасываться от 17% до 30% образующегося алюминия хлорида [13].
Таким образом, сохраняет свою актуальность поиск новых лекарственных средств лечения ГЭРБ у беременных. Значительные перспективы в этой связи могут базироваться на внедрении в схемы лечения альгинатов — группы препаратов на основе альгиновой кислоты, получаемой из морских бурых водорослей, в частности, из Laminaria hyperborea. Альгиновые кислоты (от лат. alga — морская трава, водоросль) — это полисахариды, молекулы которых построены из остатков бета-D-маннуроновой и альфа-L-гулуроновой кислот, находящихся в пиранозной форме и связанных в линейные цепи 1->4-гликозидными связями [14]. Блоки, построенные из полиманнуроновой кислоты, придают вязкость альгинатным растворам, блоки гулуроновой кислоты ответственны за силу геля и специфическое связывание двухвалентных ионов металлов.
Безопасность альгинатов была оценена Объединенным экспертным комитетом по пищевым добавкам (The Joint FAO/WHO Expert Committee on Food Additives (JECFA), Продовольственная и сельскохозяйственная организация ООН (англ. Food and Agriculture Organization, FAO)/Всемирная Организация Здравоохранения (англ. World Health Organization, WHO)), который установил приемлемое ежедневное потребление как «не ограниченное» для альгиновой кислоты и ее солей, и подтверждена в многочисленных исследованиях [14]. Многочисленные токсикологические исследования, проведенные в мире в 40-70 годах ХХ века, подтвердили безопасность использования альгинатов, в частности, альгината натрия.
Известными представителями альгинатов являются Гевискон и Гевискон форте, различающиеся по количественному содержанию отдельных компонентов. Основной антирефлюксный механизм их действия — это формирование механического барьера-плота (альгинат натрия), который предупреждает заброс содержимого желудка в пищевод. При этом не нарушается механизм выработки соляной кислоты в желудке, а следовательно, и процесс пищеварения. Входящий в состав Гевискон форте гидрокарбонат калия, являясь источником СО2, придает плоту «плавучесть», тогда как карбонат кальция связывает друг с другом длинные молекулы альгината для укрепления образовавшегося защитного барьера. Помимо антирефлюксного действия, альгинаты обладают рядом полезных эффектов, обеспечивающих их эффективность в лечении ГЭРБ: прокинетический, обволакивающий, легкий слабительный, цитопротективный, гемостатический эффект.
В обобщенном виде место и свойства альгинатов на примере препарата Гевискон среди других средств, применяемых для лечения кислотозависимых заболеваний органов пищеварения, в том числе ГЭРБ, представлены в табл. 2.

Эффективность Гевискон форте подтверждена в ряде исследований, в том числе с участием беременных женщин. Так, в открытом, мультицентровом исследовании 150 беременных с изжогой на сроке 38 недель и менее выявлено, что назначение Гевискон форте курсом в течение 4 недель приводит к купированию симптомов у 90% женщин [15]. В работе других ученых показано, что назначение Гевискон форте 50 беременным женщинам в течение 1 месяца способствовало достоверному уменьшению частоты, длительности и интенсивности жалоб у 98%. Препарат замечательно переносился женщинами [16].
Согласно данным наших исследований, применение суспензии Гевискон форте в стандартной дозировке: по 10 мл после еды 3 раза в день и 10 мл на ночь в течение 14 дней улучшает показатели суточного рН-мониторирования и значительно уменьшает процент времени с интрагастральным рН менее 2 в ночные часы у большинства пациентов с ГЭРБ (табл. 3) [17].
На фоне лечения отмечено почти полное купирование эпигастральных болей, которые имели место у ряда пациентов, исчезновение клинических симптомов ГЭРБ в течение 2-3 дней. Большинство пациентов отметили хорошие органолептические свойства Гевискон форте. За время лечения побочных эффектов препарата и аллергических реакций зарегистрировано не было, что еще раз доказывает его высокую безопасность.
Следовательно, будет рациональным и оправданным начинать терапию ГЭРБ у беременных с использования альгинатов. Алгоритм лечения беременных с изжогой и ГЭРБ представлен на рисунке [6, с изменениями].
Обсуждая данный алгоритм, следует заметить, что использование антацидов, содержащих соли магния и алюминия, в период беременности все же должно быть ограничено из-за существующей вероятности их всасывания и риска негативного влияния на плод. Из антисекреторных препаратов Н2-гистаминоблокаторы обладают менее выраженным кислотосупрессивным эффектом, чем ингибиторы протонной помпы, кроме того, для них характерен феномен «рикошета», т. е. синдром отмены. Следовательно, назначение Н2-гистаминоблокаторов должно осуществляться только в том случае, когда невозможно использовать ингибиторы протонной помпы, например, в связи с их непереносимостью.
В заключение следует подчеркнуть, что в связи с высоким профилем безопасности и эффективностью альгинаты, в частности, Гевискон форте, показаны к использованию в качестве монотерапии, особенно при неэрозивной рефлюксной болезни, что крайне актуально для беременных женщин, ограниченных в выборе лекарственных средств. В то же время Гевискон форте можно применять при эрозивном варианте течения ГЭРБ, сочетая с приемом других антисекреторных средств.

Литература
- Елохина Т. Б., Тютюнник В. Л. Гастроэзофагеальная рефлюксная болезнь при беременности // Экспериментальная и клиническая гастроэнтерология. 2009. № 3. С. 93-97.
- Бурков С. Г. Изжога беременных // Гинекология. Приложение к журналу Consilium medicum. 2004. Т. 6, № 2 [электронный ресурс]: URL: https://old.consilium-medicum.com//gynecology/04_02/76.shtml (дата обращения 12.11.2012).
- Richter J. E. Gastroesophageal reflux disease during pregnancy // Gastroenterology Clinics in North America.//2003. Vol. 32 (1). P. 235-261.
- Naumann C. R., Zeling C., Napolitano P. G., Ko C. W. Nausea, vomiting, and heartburn in pregnancy: a prospective look at risk, treatment, and outcome // The Journal of Maternal-Fetal and Neonatal Medicine. 2012. Vol. 25 (8). P. 1488-1493.
- Ramu B., Mohan P., Rajasekaran M. S., Jayanthi V. Prevalence and risk factors for gastroesophageal reflux in pregnancy // Indian Journal of Gastroenterology. 2011. Vol. 30 (3). P. 144-147.
- Richter J. E. Heartburn, nausea, vomiting during pregnancy. Pregnancy in Gastrointestinal disorders. American college of Gastroenterology. C. 18-25. [электронный ресурс]. URL: https://beepdf.com/doc/164463/pregnancy_in_gastrointestinal_disorders.html (дата обращения 13.11.2012).
- Bor S., Kitapcioglu G.., Dettmar P., Baxter T. Association of heartburn during pregnancy with the risk of gastroesophageal reflux disease // Clinical Gastroenterology and Hepatology. 2007. Vol. 5 (9). P. 1035-1039.
- Rey E., Rodriguez-Artalejo F., Herraiz M. A. et al. Atypical symptoms of gastro-esophageal reflux during pregnancy // Revista Espanola de Enfermedales Digestivas. 2011. Vol. 103 (3). P. 129-132.
- Pregnancy [электронный ресурс]. URL: https://en.wikipedia.org/wiki/Pregnancy_ (дата обращения 16.11.2012).
- Laheij R., Stukenboom M., Nassing R. et al. Risk of -acquired pneumania and use gastric acid-suppressive drugs // JAMA. 2004. Vol. 292. P. 1955-1960.
- Yang Y., Lewis J., Epstein S., Metz D. Long-term proton pump inhibitor therapy and risk of hip fraction //