Можно ли беременным пить детскую смесь
Содержание статьи
Детское питание при беременности
Опубликовано: 16.03.2017
Время на чтение: 4 мин.
Количество прочтений: 4116
Беременность — своеобразное испытание для организма, поэтому женщине следует позаботиться о том, чтобы ему хватило сил не только выносить ребенка, но и обеспечить нормальную лактацию. Большое значение в этом имеет сбалансированное питание, поставляющее витамины, элементы, белки, жиры и углеводы, необходимые маме и развивающемуся плоду.
Содержание: Скрыть
- Как меняются потребности организма при беременности
- Основные принципы питания во время беременности
- Можно ли включать в рацион беременных продукты для детей
Как меняются потребности организма при беременности
Необходимое количество питательных веществ, нужных для хорошего самочувствия женщины и нормального развития плода, не является постоянной величиной, а меняется в зависимости от срока беременности.
В первой половине беременности образ жизни женщины меняется незначительно. Она сохраняет активность, продолжает работать, при этом энергозатраты организма на поддержание развития плода также невелики в силу его небольшого размера. Основным условием правильного питания в это время является разнообразие рациона, включение в него продуктов всех групп для сохранения требуемого уровня витаминов и микроэлементов. На начальном этапе беременности серьезной проблемой может стать токсикоз и пищевые извращения (острая потребность в сладком, соленом, желание есть мел и др.). В случае с невозможностью добавить в схему питания продукты, которые важны для здоровья, но временно вызывают тошноту или отвращение, необходимо проконсультироваться с врачом об их замене или целесообразности приема витаминов.
.jpg)
Вторая половина беременности сопровождается значительными физиологическими изменениями, требующими больших энергозатрат. Это связано со значительным увеличением размеров плода и необходимостью его дополнительного снабжения пищевыми веществами и энергией, а также ростом плаценты. Гормональные изменения, направленные на снижение тонуса матки, параллельно влияют и на другую гладкую мускулатуру, в том числе и в кишечнике. В связи с этим беременная может отмечать склонность к запорам. Перистальтика кишечника снижается, что в сочетании с увеличением матки приводит к смещению диафрагмы и стеснению желудка, которое сказывается на его работе. Подобные физиологические изменения требуют значительных корректировок режима питания беременной. Порции становятся меньше, а частота приемов пищи в день возрастает.
Основные принципы питания во время беременности
Беременная может избежать неприятных ощущений, связанных с вышеописанными физиологическими изменениями, если будет придерживаться в питании следующих принципов.
1. Питание должно полностью удовлетворять потребность организма в аминокислотах, витаминах, минеральных солях, микроэлементах, жирных кислотах. В рацион должны входить все виды продуктов: мясо, рыба, молочная продукция, злаки, овощи и фрукты, жиры, кондитерские изделия.
2. Беременная не должна испытывать недостатка энергии, необходимой для роста плода и плаценты, перестройки метаболизма, увеличения матки и молочных желез. Важно достаточное поступление кальция для формирования скелета плода и железа для построения железосодержащих белков в организме беременной. Употребление нужного количества пищевых волокон улучшит перистальтику кишечника.
3. Во время беременности не следует резко изменять пищевые привычки, если до ее наступления питание было адекватным.
4. Необходимо ограничить потребление воды в связи с высокой гидрофильностью тканей, а следовательно, соли и продуктов, содержащих ее в больших количествах (колбаса, соленая рыба, консервы, икра и др.).
5. Кулинарная обработка должна быть щадящей для сохранения в продуктах всех полезных веществ. Рекомендуется запекание, отваривание, тушение, готовка на пару.

Можно ли включать в рацион беременных продукты для детей
В настоящее время не проводилось исследований, которые ответили бы на вопрос, можно ли беременным детское питание, как это скажется на прикорме в будущем, способны ли некоторые продукты, предназначенные для детей, удовлетворить потребность беременной в определенных веществах. Некоторые женщины полагают, что есть детское питание при беременности полезнее, нежели обычные продукты, связывая это с более высоким качеством первого.
В действительности детское питание производится с учетом потребностей растущего организма, а значит, является высококалорийным, содержит много полезных веществ. О возможности его употребления и разрешенных дозировках следует проконсультироваться с наблюдающим беременность врачом. Однако существуют продукты, которые можно без опаски включить в рацион. Например, детская вода Bebi. Она сбалансирована по своему микроэлементному составу и не оказывает высокой нагрузки на почки, что очень важно во второй половине беременности, когда повышается метаболическая активность печени и почек женщины в связи с необходимостью выведения продуктов обмена веществ плода.
Оцените статью
(Количество голосов: 3, в среднем 3.3)
Поделиться с друзьями:
Рекомендуемые товары
Детское печенье

Детское растворимое печенье «Бебики» без глютена, 170 г
От 6 месяцев
Каши для активного дня

Молочная каша фруктово-злаковое ассорти активный день
От 6 месяцев
Детский чай

Детский инстантный травяной чай
От 6 месяцев
Каши первый прикорм

Безмолочная гипоаллергенная гречневая каша для первого прикорма, обогащенная пребиотиками
От 4 месяцев
Источник
Молочная помощь
Наверное, многие мамы и папы еще от своих родителей слышали, что когда-то, в советское время существовали детские молочные кухни, где можно было бесплатно получить детское питание. Причем таких кухонь в каждом районе было немного, работали они почему-то начиная с 6 утра и всего пару часов, выдавали на них детскую молочную смесь, которую готовили непосредственно на самой кухне. В результате ходить на эту молочную кухню надо было чуть ли не каждый день, причем, чтобы получить детскую смесь, приходилось выстоять огромную очередь. Со временем изменились взгляды на питание грудных детей (сегодня детям до 1 года молоко уже не дают), изменились и сами смеси, а молочные кухни как мера социальной поддержки остались. На них все так же бесплатно выдают детское питание (правда, уже промышленного приготовления), причем гораздо более разнообразное, чем раньше, и в большем количестве. Наконец-то не надо ходить на кухню каждый день и с самого раннего утра, очередей тоже почти нигде нет. В общем, молочные кухни – это приятное дополнение к различным социальным льготам.
Кому положено
Есть в работе молочных кухонь один важный момент: их работа определяется местным самоуправлением. Проще говоря, местная законодательная власть сама определяет, что нужно для того, чтобы получить бесплатное детское питание (какие документы), какой перечень продуктов питания может выдаваться на молочной кухне, кому положено детское питание. Получается, что в одном регионе набор продуктов и их количество могут значительно отличаться от соседнего. Тем не менее общие правила все-таки существуют.
Право на бесплатные продукты из молочной кухни имеют следующие категории граждан:
- дети до 1 года, находящиеся на искусственном или комбинированном питании;
- дети в возрасте от 1 года до 3 лет;
- дети из многодетных семей (до 7 лет);
- дети-инвалиды;
- дети до 15 лет, имеющие тяжелые хронические заболевания;
- беременные женщины;
- женщины, кормящим грудью, до достижения ребенком 6-месячного возраста.
- Если молочная кухня полагается ребенку, оставшемуся без родительского попечения, это право передается на его законных опекунов или попечителей.
Но более точно узнать о том, кому положена молочная кухня в конкретном регионе, можно, только ознакомившись с местными нормативно-правовыми актами.
Сколько выдадут
То, сколько и какие продукты будут выдавать семье, тоже зависит от местного законодательства. Детям питание будет выдаваться в зависимости от возраста.
В стандартное меню для детей до 1 года входят сухие и жидкие молочные смеси, фруктовые и овощные соки и пюре, а также каша. В некоторых регионах сейчас выдают еще мясное пюре.
Детям постарше (до 3 лет) молочная кухня выдает молоко, творог, кефир, фруктовое пюре.
Детям до 7 или 15 лет и детям-инвалидам молочная кухня выдает только молоко.
Беременным и кормящим женщинам положено получать витаминизированный сок и молоко.
Как оформить
Бесплатное питание на молочной кухне оформляется у участкового педиатра в детской поликлинике, беременным нужно обращаться к своему акушеру-гинекологу в женскую консультацию.
Сначала мама пишет заявление на имя главврача медицинского учреждения, к нему же надо приложить копии следующих документов:
- свидетельство о рождении ребенка;
- свидетельство (ребенка) о регистрации по месту жительства;
- полис ОМС ребенка;
- паспорт родителя или беременной женщины – страницы с фотографией и пропиской;
- удостоверение многодетной семьи (детям до 7 лет из многодетных семей);
- справка об инвалидности или наличии того или иного заболевания (детям-инвалидам, детям, имеющим хронические заболевания).
После того как мама сдаст все документы, врач выписывает рецепт на молочную кухню.
Важный момент: на прием для выписки рецепта надо приходить вместе с ребенком, без него выписать бесплатное питание врач не имеет права.
Правила оформления рецептов зависят также от возраста ребенка:
- детям первого года жизни и беременным женщинам будут выписывать рецепт на 1 месяц;
- детям 1–3 лет и кормящим мамам – на 3 месяца;
- специальным категориям детей старшего возраста – на 6 месяцев.
Режим работы молочных кухонь
К каждой поликлинике (женской консультации) относится своя молочная кухня, ее адрес можно уточнить в регистратуре (обычно молочные кухни расположены в самих детских медучреждениях).
Режим работы молочно-раздаточных пунктов: ежедневно с 6:30 до 12:00 (раньше молочные кухни работали до 10:00).
Не все мамы ДОВОЛЬНЫ набором или количеством питания на молочной кухне. Кому-то хочется, чтобы вместо овощных и фруктовых пюре давали БОЛЬШЕ МОЛОКА или КЕФИРА, кому-то не нравится марка производителя питания. Но не стоит забывать, что МОЛОЧНАЯ КУХНЯ – это только дополнительная помощь государства к основному рациону ребенка, а все-таки полная ответственность за питание ребенка и его обеспечение – ЗАДАЧА РОДИТЕЛЕЙ.
ПАМЯТКА
Как получить питание на молочной кухне
- Все сведения о порядке получения продуктов на молочной кухне можно получить в детской поликлинике, женской консультации или в департаменте здравоохранения.
- Соберите нужные справки, напишите заявление на получение питания, придите на прием к педиатру вместе с ребенком. Отдайте врачу все документы, он выпишет рецепт на питание, в котором будет указан состав и количество получаемых продуктов. Также вам будет присвоен номер, который нужно будет называть при каждом посещении молочной кухни.
- После получения рецепта отнесите его на молочную кухню, которая относится к вашему участку. Рецепт у вас заберут. В дальнейшем при каждом посещении вы будете называть свой номер и получать положенное питание.
- Обычно выдачу продуктов производят ранним утром, один раз в два дня.
- На какие-то молочные кухни, если вы получаете только молоко, можно приходить один раз в пять дней.
Источник
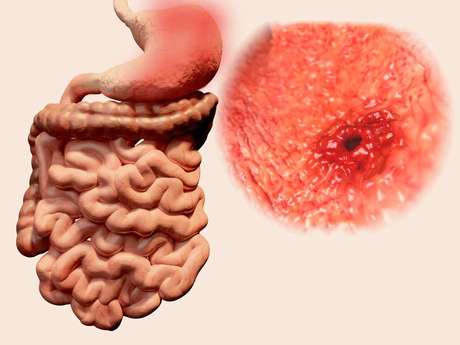
Гастрит и язва
Гастрит и язва желудка сегодня диагностируются, пожалуй, чаще других заболеваний желудочно-кишечного тракта. При этом заболевания очень похожи друг на друга, но язвенная болезнь протекает намного сложнее и тяжелее переносится пациентом. В осенне-весенний период заболевания имеют свойство обостряться. Вместе с тем вылечить и гастрит, и язву можно. Нужно лишь неукоснительно соблюдать рекомендации врача и режим питания.
Причины развития гастрита и язвы
Многие по незнанию часто путают эти два заболевания. Неверно определив заболевание при лечении можно получить обратный эффект. Именно поэтому при обнаружении первых признаков той или иной болезни обязательно нужно обратиться за консультацией к врачу.
Гастрит
Гастрит — заболевание, причиной которого зачастую является Helicobacter pylori — микроорганизм, проще говоря, бактерия. Вместе с тем причиной может стать и неправильный образ жизни — отсутствие режима, правильного питания, злоупотребление алкоголем и курением, а также постоянные стрессы. Неправильное питание — одна из главных причин возникновения гастрита. При этом в этот термин входит не только вредная пища. При недостаточно тщательном пережевывании и питании «в сухомятку», а также употреблении слишком горячей или слишком холодной пищи также происходит изнашивание слизистой желудка.
Язва
Как и у гастрита, причиной возникновения язвенной болезни желудка может стать бактерия Helicobacter pylori, неправильный режим питания, злоупотребление алкоголем и курением, а также недостаток витаминов в организме и частые стрессы. Кроме этого причиной язвы могут стать лекарственные препараты, которые человек принимает на протяжении долгого времени. Особенно глюкокортикостероиды и нестероидные противовоспалительные лекарственные средства.
Симптомы гастрита и язвы
Со времен обнаружения такой болезни как гастрит проводилось множество исследований. Пожалуй, самое интересное в них это то, что главным симптомом гастрита можно считать статус человека. Жители мегаполисов подвержены гастриту больше других. Появляется дискомфорт, ощущение тяжести и сдавленности, болевые ощущения. При более серьезных проявлениях гастрита появляется отрыжка, изжога, тошнота и даже рвота, температура тела стабильно держится в районе 37 градусов. Если симптомы проявляются отдельно друг от друга, то они могут быть причиной другого заболевания желудочно-кишечного тракта. Однако если имеет место хотя бы два симптома одновременно — со стопроцентной уверенностью можно диагностировать гастрит.
Боль в области желудка — первый признак язвы. При этом в зависимости от степени поражения боль может проявиться как сразу после приема пищи, так и через пару часов. В момент болевого пика может открыться рвота, после которой наступает облегчение. Облегчить боль возможно снижающими кислотность препаратами. Они обволакивают стенки и снимают болевые спазмы при язве. Вместе с тем если принимать такие препараты бесконтрольно, можно только усугубить ситуацию. (тема симптомы: а информация по лечению…) Как показывает статистика, в последнее время симптомы могут проявляться несколько иначе. Например, при регулярном приеме нестероидных противовоспалительных препаратов язва может не проявляться обычным образом. Наблюдаются незначительные проблемы с пищеварением, а само заболевание обнаруживается уже на более поздних, опасных стадиях.
Как отличить язву от гастрита
Язва и гастрит очень похожи по симптомам. Гастрит относится к более легким заболеваниям нежели язва. При гастрите эпицентр болевых ощущений сосредоточен в районе эпигастрия, в то время как очаг боли при язве находится в районе двенадцатиперстной кишки. К тому же, болевые ощущения при язве могут резкими толчками отзываться в подвздошной и предкардиальной областях.
При гастрите болевые ощущения обычно проявляются после приема пищи примерно через 3-4 часа. При язве же болевые ощущения возникают сразу же или не позднее чем через час. При этом зачастую одними болями не ограничивается и появляется тошнота и даже рвота. В ночное время язвенные боли обостряются, при гастрите же ночных болей обычно не наблюдается. Осенью и весной язва обычно обостряется.
Лечение гастрита и язвы
Главное при лечении гастрита и язвы — не заниматься самолечением, а строго следовать предписанному лечению и методикам.
Принципы и схема лечения гастрита
Главный принцип лечения гастрита заключается в строгом соблюдении здорового образа жизни. Сюда входит правильное питание, контроль за массой тела, отказ от курения и алкоголя. Если же перечисленные способы уже не действуют, назначается медикаментозное лечение.
Лечение острого гастрита зависит от причины его возникновения, тяжести заболевания, выраженности клинических симптомов(флегмонозный, коррозивный, фибринозный гастриты лечатся только в стационаре.) Лечение катарального гастрита возможно амбулаторно.
- Промывание желудка с целью удаления из него токсических веществ. Нужно выпить 2–3 литра воды, а затем вызвать рвоту, раздражая корень языка.
- Диета ( в первый день болезни следует воздержаться от приема пищи, разрешено только теплое питье, затем рекомендуется щадящее питание). Диета при остром гастрите подразумевает следующее:
исключение продуктов, которые раздражают слизистую оболочку желудка (специи;горчица,перец ).
предпочтение отдаётся пище, приготовленной на пару, отварной,в протертом виде.
еда должна быть только тёплой.
исключение алкоголя и табака.
хорошо подходят нежирные сорта мяса и рыба, бульоны и вторые блюда из них.
3. Медикаментозная терапия
Ингибиторы протонной помпы — омепразол, лансопразол, пантопразол, омез и т.д.
Антацидные препараты (изжога) — маалокс, фосфалюгель, гастал и т.д.
Спазмолитики — но-шпа, папаверин, бускопан, дюспаталин, дицетел.
Прокинетики (при сильной тошноте и рвоте) — церукал,мотилиум.
Энтеросорбенты (при токсикоинфекции) — полисорб, полифепам, энтеросгель и т.д.
Антибиотики, если этиологией гастрита является отравление токсическими веществами
В состав медикаментов для лечения Хронического гастрита обязательно входят следующие препараты:
ингибиторы протонной помпы (Омез,Нольпаза,Нексиум и т.д.)
антацидные препараты (Маалокс,Альмагель,Фосфалюгель и т.д.)
гастропротекторы (Вентер,Де-нол,Новобисмол и т.д.)
прокинетики (Церукал,Моилиум,Гонатон и т.д.)
ферменты (Мезим,Фестал, Панзинорм,Креон,Пангрол и т.д.)
спазмолитики (Бускопан,Но-шпа,Дюспаталин и т.д.)
антибиотики при обнаружении Helicobacter pylori;
витамины (препараты железа, фолиевая кислота,никотиновая кислота, В12)
При гастритах, ассоциированных с Helicobacter pylori лекарственная терапия проводится следующим образом:
Первая линия терапии рассчитана на 7-14 дней и включает:
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день;
- кларитромицин 500 мг (клацид, клабакт,фромилид) х 2 раза в день;
- амоксициллин 1000 мг (флемоксин солютаб) х2 раза в день.
Применение терапии второй линии рекомендуют в случае неэффективности препаратов первой линии (курс также 7-14 дней):
- ИПП (омепразол 20 мг, пантопразол 20 мг, эзомепразол 20 мг и т.д.) х 2раза в день
- метронидазол (трихопол,клион, флагил) 250 мг х4 раза в день
- тетрациклин 500 мг х 4 раза в день.
- висмута трикалия дицитрат (де-нол, новобисмол, улькавис, эскейп) 120 мг х 4 раза в день.
После успешного подавления деятельности Helicobacter pylori рекомендуется каждые полгода пропивать препарат — висмута трикалия дицитрат по 240мг дважды в сутки, курсом 1 месяц. Обязательное соблюдение диеты в первое время после терапии, в дальнейшем обязателен переход на иную систему питания, которая исключает продукты, увеличивающие риск развития заболеваний ЖКТ.
Приведенные схемы лечения носят ознакомительный характер и не являются руководством к действию! Назначение системной терапии производится только специалистом!
Принципы и схема лечения язвы желудка
Еще несколько лет назад лечение язвы не могло обойтись без хирургического вмешательства. Сегодня же существуют методы лечения язвы желудка без скальпеля. Если причиной возникновения язвы стала бактерия, то эффективность любого лечения будет равна нулю пока бактерия не будет устранена. Для борьбы с бактерией используются антибактериальные препараты.
Если причиной возникновения язвы стали другие факторы, не связанные с бактериальной природой (Helicobacter pylory), то к антибиотикам назначаются дополнительные препараты. С помощью антацидов (Маалокс,Альмагель,Фосфалюгель и т. д.) снижается уровень кислотности в желудке. Кроме этого удается купировать болевые приступы. Также важно, чтобы в комплексе лечения присутствовали блокаторы гистаминовых рецепторов и ингибиторы протонной помпы (Антисекреторные препараты). Они не дают желудку вырабатывать большое количество кислоты. (позволяют уменьшить выработку соляной кислоты, тем самым, ускоряя процесс заживления поврежденных оболочек желудка) это ингибиторы протонного насоса (Омез, Нольпаза, Нексиум и т.д.)
В комплексе применяется еще ряд других препаратов:
- обволакивающие препараты для защиты стенок желудка; гастропротекторы (Вентер,Де-нол,Новобисмол и т. д.)
- прокинетики, способствующие быстрому передвижению пищи в желудке и блокирующие рвотный рефлекс; прокинетики (Церукал,Моилиум,Гонатон и т. д.)
- седативные вещества для подавления стресса; Успокоительные препараты, которые имеют растительное происхождение, обладающие седативным действием, оказывая при этом успокаивающий эффект на нервную систему — Ново-пассит, Персен.
- витамины для восстановления. Используются поливитаминные комплексы, в которых обязательно должны содержаться: Витамин А, Витамин С, Витамин Е, Витамины группы В (В1, В2, В3, В6, В7, В9), микроэлементы: Цинк, Калий, Кальций, Магний. Подойдут Мульти-табс классик плюс, Витрум плюс, Компливит, Алфавит Класси.
- пробиотики для восстановления микрофлоры. Линекс, Максилак, Аципол, Бак-сет, Эвиталия, Биовестин, Бифиформ.
Возможно также применение препаратов для обезболивания. Однако применять их следует максимально осторожно, так как они могут спровоцировать внутреннее кровотечение: Спазмолитики: Но-шпа, Бускопал, Дюспаталин. Препараты Фитотерапии: Иберогаст, желудочный сбор, зверобой, мята, ромашка.
Кроме медикаментозного лечения врачом может быть назначены физиотерапия и лечебная физкультура. Вместе с тем самым важном этапом, влияющим на скорейшее выздоровление, является строгое соблюдение диеты.
Диета при гастрите и язве
Диета — обязательный компонент любой стадии лечения гастрита или язвы. Если гастрит находится в острой стадии, рекомендуется в первый день вообще отказаться от приема любой пищи. Можно только пить теплые жидкости — некрепкий сладкий чай, воду, шиповник. После того как желудку стало немного легче, можно начинать принимать щадящую пищу — отварные и протертые овощи, не тяжелое мясо, бульоны. Категорически запрещается употреблять соль и другие приправы.
Главное в диете — не навредить желудку еще больше и ускорить процесс выздоровления. Голодать в период болезни категорически запрещается. Голодание будет провоцировать более агрессивное поведение кислоты в желудке. Наоборот рекомендуется есть как можно чаще — до 8 приемов пищи. При этом важно следить не только за качеством еды, но и за ее температурой. Оптимальная температура — не выше 60 градусов.
Обычно пациент, проходящий лечение придерживается так называемого стола №1. Главный принцип которого — снижение нагрузки на желудок. В рацион входят блюда с пониженной калорийностью. Готовятся блюда на пару или отвариваются, а подаются только в виде каши.
При язвенной болезни рекомендуется по максимуму сохранить стандартный рацион исключив из него некоторые продукты. В основном это компоненты, которые раздражают слизистую желудка: грибы, жирные продукты, приправы и соусы, хлеб и выпечку из сдобного и слоеного теста, пшеничной и ржаной муки, газированные и алкогольные напитки, копченые, консервированные продукты, фастфуд.
Гастрит и язву намного проще не допустить, нежели лечить. Для этого необходимо просто более тщательно следить за своим образом жизни и питанием.
Источник