Можно ли пить кефир при болезни горла
Содержание статьи
Что лучше есть и пить, когда у вас болит горло? — Medical Insider
Автор Трусова Валентина Ивановна На чтение 4 мин. Опубликовано 12.03.2017 09:56
Обновлено 30.03.2018 11:15
Когда у вас болит горло, то вам больно и трудно глотать. Еда и напитки могут уменьшить боль в горле и даже ускорить процесс восстановления.
 Фото: Pixabay/ary74
Фото: Pixabay/ary74
Продукты питания и напитки от боли в горле
При острой боли в горле лучше всего употреблять мягкие продукты и успокаивающие напитки. Эти продукты и напитки включают в себя:
- Мороженое. Фруктовый шербет, фруктовое мороженое и даже простые кусочки льда могут успокоить горло.
- Гранатовый сок. Исследования показали, что гранатовый сок может предотвратить инфекцию и уменьшить воспаление.
- Бананы: мягкий и целебный фрукт приятно есть при боле в горле.
- Куриный суп. Исследователи обнаружили, что суп из курицы обладает противовоспалительными свойствами и очищает дыхательные пути, которые могут уменьшить болевые симптомы в горле.
- Куркума. Добавляют в чай или в молоко. Эта пряность обладает антисептическими и противовоспалительными свойствами.
- Мед. Вкусный и успокаивающий продукт, эффективен при борьбе с инфекцией и в заживлении ран.
- Имбирь. Эта многогранная специя предотвращает тошноту и обладает противовоспалительными свойствами, которые могут уменьшить отек и боль.
- Смузи и йогурт. Помогают людям получить необходимые питательные вещества, успокаивая их горло.
- Хорошо приготовленные овощи: морковь, капуста, картофель и другие овощи могут быть полезны для людей с острыми болями в горле.
- Яйца являются источником белка. Омлет, как правило, достаточно мягок для больного горла.
Какие продукты питания и напитки следует избегать при боли в горле
- Хрустящие и твердые пищевые продукты — крекеры, сухие тосты, орехи или сырые овощи могут усилить боль в горле.
- Цитрусовые фрукты и соки. Оранжевые и цитрусовые фрукты и соки обычно кислые, поэтому они могут раздражать нежную поверхность горла.
- Маринованные продукты — маринады и соленья могут усилить воспаление в горле.
- Томатный сок и соусы. Кислотный характер томатов может ухудшить состояние людей с ангиной.
- Раздражающие специи. Перец чили, горячие соусы, мускатный орех могут влиять на воспаление.
- Алкоголь. Напитки и жидкости для полоскания рта, содержащие алкоголь, могут вызвать жжение в горле.
- Табак. Люди, которые страдают от боли в горле, должны избегать даже пассивного курения.
Ряд средств могут облегчить симптомы боли в горле. К ним относятся:
- Пить больше жидкости — это поможет избежать сухости горла.
- Полоскание горла с теплой соленой водой уменьшит воспаление.
- Избегать очень горячих продуктов и напитков, которые могут вызвать дополнительное раздражение в горле.
- Обезболивающие препараты — ибупрофен, ацетаминофен и напроксен уменьшают симптомы. Из-за опасности развития синдрома Рейе, дети в возрасте до 18 лет не должны принимать аспирин.
- Поддерживать влажность воздуха — сухой воздух ухудшает боль в горле.
Когда следует обратиться к врачу при боли в горле
- Боль в горле является не только побочным эффектом простуды, но может быть симптомом более редких и опасных заболеваний, таких как мононуклеоз, герпес и ВИЧ.
- Боль в горле обычно исчезает через несколько дней. Если боль в горле длится более 6 дней, и, особенно, если сопровождается лихорадкой, то следует обратиться к врачу.
- Если боль в горле вызвана вирусом, то ее можно успешно лечить домашними средствами.
Признаки того, что боль в горле вызвана вирусом
- Кашель;
- Насморк;
- Изменение голоса;
- Покраснение глаз.
- Боль в горле также может быть вызвана аллергией и реакцией на загрязнители окружающей среды, такие как дым.
- Когда боль в горле вызвана бактериями, то требуется медицинское лечение. Некоторые случаи боли в горле вызваны бактериями стрептококка.
- Острый фарингит может привести к скарлатине, инфекциям миндалин и носа, ревматической лихорадке или к заболеванию почек (гломерулонефрит).
Общие симптомы фарингита
- Сильная боль в горле;
- Лихорадка;
- Затруднение при глотании;
- Отсутствие кашля;
- Усталость;
- Увеличение лимфатических узлов;
- Воспаленные миндалины с белыми пятнами или гноем.
В чем разница между ОРВИ и гриппом?
Литература
- Pelucchi C. et al. Guideline for the management of acute sore throat //Clinical microbiology and infection. – 2012. – Т. 18. – №. s1. – С. 1-28.
- Mandal M. D., Mandal S. Honey: its medicinal property and antibacterial activity //Asian Pacific Journal of Tropical Biomedicine. – 2011. – Т. 1. – №. 2. – С. 154-160.
Перед применением советов и рекомендаций, изложенных на сайте «Medical Insider», обязательно проконсультируйтесь с врачом!
Источник
Тонкости употребления кефира при гастрите, о которых вы раньше не знали — Семейная клиника ОПОРА г. Екатеринбург
 Кефир представляет собой молочный продукт, получаемый при сочетанном молочнокислом и спиртовом брожении. Закваска происходит с использованием специальных кефирных грибков.
Кефир представляет собой молочный продукт, получаемый при сочетанном молочнокислом и спиртовом брожении. Закваска происходит с использованием специальных кефирных грибков.
Полезные свойства напитка известны с древности. Его использовали для лечения желудочно-кишечного тракта, когда еще не существовало самого понятия «гастрит». Тем не менее, в случае воспалительных процессов в желудке относиться к кефиру нужно с разумной осторожностью и ознакомиться предварительно с информацией можно ли пить его .
Полезен ли напиток
Кефир – продукт полезный. Вот перечень свойств, которыми он обладает:
- стимулирует иммунитет;
- поставляет незаменимые аминокислоты в составе белков;
- препятствует размножению вредных бактерий в кишечнике;
- заселяет кишечник полезной микрофлорой;
- служит источником витаминов (A, B, C, H) и минералов (кальция, фосфора, магния, калия);
- обладает легким мочегонным воздействием;
- успокаивает нервную систему;
- возбуждает аппетит;
- борется с запорами;
- усиливает моторику желудочно-кишечного тракта;
- активизирует выделение желудочного сока и пищеварительных ферментов.
В зависимости от длительности созревания кефир подразделяют на слабый (зреет 24 чеса), средний (48 часов) и крепкий (от 72 часов). Чем продукт крепче, тем сильнее он влияет на выработку пищеварительного сока и послабляет стул.
Напиток может быть обезжиренным (0,1%), нежирным (0,3-1,0%), маложирным (1,0-2,5%), классическим (2,7-4,5%), жирным (4,7-7,0%), высокожирным (7,2-9,5%).
Можно ли пить кефир при болезнях желудка
В остром периоде любого варианта гастрита желудка кефир противопоказан, поскольку выраженный стимулирующий эффект никогда не идет на пользу больному органу.
Понемногу вводить его в рацион разрешается только после затухания воспалительных процессов и улучшения самочувствия.
При повышенной кислотности
Если человек страдает гастритом с высоким показателем кислотности желудочного содержимого, то кефир может только усугубить ситуацию, спровоцировав еще более активную выработку соляной кислоты. Поэтому пить в таких случаях разрешают исключительно свежий, однодневный, кефир, и только на фоне стойкой ремиссии. Жирность продукта не должна превышать 2,5%. Не желательно выпивать больше 1 стакана за сутки, иначе могут появиться дискомфорт, тошнота и изжога.
При низкой кислотности
Если кислотность понижена, то кефир не только разрешен, но и полезен. Лучше пить трехдневный его вариант с показателем жирности не меньше 3%. Такой напиток обладает обволакивающим, защитным действием, повышает аппетит, уменьшает болевые ощущения и нормализует выработку соляной кислоты.
С эрозивной формой болезни
 Употребление кефира при наличии эрозий в желудке противопоказано до их заживления. Иначе возможно замедление процессов регенерации слизистой оболочки за счет усиления кислотности и стимуляции моторики. В восстановительный период разрешается употреблять суточный продукт с низким процентом жирности.
Употребление кефира при наличии эрозий в желудке противопоказано до их заживления. Иначе возможно замедление процессов регенерации слизистой оболочки за счет усиления кислотности и стимуляции моторики. В восстановительный период разрешается употреблять суточный продукт с низким процентом жирности.
Также кефир можно разбавлять водой: такой напиток прекрасно утоляет жажду, а его возможное негативное влияние сведено к минимуму. Еще лучше добавлять к стакану кефира чайную ложечку облепихового масла, это средство ускоряет процессы заживления внутренней оболочки желудка.
А при атрофическом виде можно или нет?
При атрофическом гастрите кефир разрешен к употреблению. Лучше выбирать достаточно жирный продукт, настоявшийся не менее 3-х суток. Он будет хорошо защищать истонченную слизистую, а дополнительная стимуляция выделения желудочного сока при атрофических изменениях не повредит.
Как правильно употреблять
Диетологи советуют придерживаться следующих рекомендаций:
- Нельзя пить охлажденный кефир, только что извлеченный из холодильника. Как и любой другой слишком холодный продукт, он будет раздражать желудок, и провоцировать появление болевого синдрома. Впрочем, греть в микроволновке его тоже не стоит, иначе в нем погибнет большая часть полезных микроорганизмов. Оптимально дать постоять напитку вне холодильника около 1 часа, чтобы он нагрелся до комнатной температуры.
- Обращайте внимание на то, что покупаете. «Кефирный продукт» имеет с натуральным кефиром довольно отдаленное сходство. В состав настоящего кефира входит только молоко и закваска на кефирных грибках. Срок его годности не должен превышать 7 (максимум 10) дней – это признак отсутствия консервантов.
- Выпивать за сутки рекомендуют 200-400 г напитка. Особенно строги ограничения для больных с эрозивным или гиперацидным гастритом. В случае гипоацидного либо атрофического гастрита суточную норму можно и превысить (при условии хорошей переносимости).
- Пить кефир больным эрозивным или гиперацидным гастритом лучше после еды до 6 раз за день, разделив суточную дозу на маленькие порции. При атрофическом либо гипоацидном вариантах – за полчаса до еды, а вечером – за пару часов до отхода ко сну.

На кефирной основе можно готовить вкусные напитки, добавляя к нему фрукты и ягоды (бананы, груши, вишню), термически обработанные овощи (тыкву, кабачок, морковку).
Такой популярный напиток, как нежирный кефирчик и зеленью и огурцом, перемешанный в блендере, разрешен только при сниженной кислотности желудочного содержимого, поскольку огурцы сами по себе тоже стимулируют выработку соляной кислоты. Кроме того, пациенты с гипоацидным гастритом могут добавлять к кефиру какао, корицу, имбирь.
Важно! Какой бы разновидностью гастрита вы не страдали, при выборе рациона всегда руководствуйтесь собственным самочувствием. Если после стакана кефира вы почувствовали изжогу, боли в области желудка, от напитка лучше отказаться.
Рецепты полезные и вкусные
Начать стоит непосредственно с приготовления кефира в домашних условиях. Он в разы полезнее магазинного, тем более вы будете совершенно уверены в его качестве и реальной продолжительности хранения. Сам по себе процесс сквашивания достаточно прост и требует минимума ингредиентов: молока и кефирной закваски, которую можно приобрести в аптеках или продуктовых магазинах. Итак, приступим.
Готовим самостоятельно!

Вам потребуется для приготовления 1 литра кефира:
- 0,9 л молока;
- 0,1 л специальной закваски;
- 2 ст. л. сахара.
Приготовление:
- Вскипятить молоко и остудить до 40 градусов.
- Добавить сахарный песок и закваску, тщательно размешать.
- Убрать смесь в теплое место и подождать 24 часа.
- Продегустировать напиток.
При повторном приготовлении в качестве закваски можно использовать этот же домашний напиток.
На основе кефира готовят множество аппетитных и полезных для здоровья блюд. Это особенно актуально для больных с гастритом, которые и так вынуждены ограничивать себя во многих «вкусностях».
Пряная рисовая каша
Ингредиенты:
- 1 стакан вареного риса;
- 2 стакана кефира жирностью от 2,5% и меньше;
- 1 ч. л. сухого тмина;
- 2 ч. л. кориандра.

Приготовление:
- Насыпать приправы в марлю и плотно затянуть.
- Вылить кефир в кастрюлю и бросить туда же марлевый мешочек.
- Слегка подогреть кефир на слабом огне/
- Добавить к нему рис и оставить греться на 10 минут.
- Снять кашу с огня, достать из нее приправы.
- После того, как рис остынет, можно кушать.
- Если данное блюдо вам разрешили есть при небольшом обострении, то кашу лучше предварительно измельчить в блендере.
Окрошка
Готовим ингредиенты:
- 300 г вареной говядины;
- 3 крупные картофелины;
- 4 огурца;
- 4 сваренных вкрутую яйца;
- соль по вкусу;
- 1,25 л нежирного кефира:
- 2 л остуженной кипяченой воды.

Приступаем к приготовлению:
- Нарезаем кубиками все компоненты, мелко рубим зелень.
- Все перемешиваем, подсаливаем, заливаем кефиром и оставляем в холодильнике настаиваться около получаса.
- Вливаем в окрошку кипяченую воду и подаем на стол.
Мороженое
Нужно подготовить:
- 2 стакана 2,5% кефира;
- 1 стакан 10% сливок;
- 6 желтков от куриных яиц;
- ¾ стакана сахарного песка.

Приготовление:
- Взбить желтки с сахаром до получения густой светло-желтой массы.
- Вскипятить сливки.
- Медленно вливать желточную массу в сливки, продолжая взбивать.
- Получившуюся однородную субстанцию подержать на слабом огне еще 5-7 минут, постоянно помешивая, чтобы смесь загустела. Соедините ее с кефиром комнатной температуры и как следует размешайте.
- Оставить на 15 минут остывать на столе, затем убрать в холодильник. Через пару часов смесь опять нужно перемешать.
- Разлить массу по специальным формочкам и отправить на ночь в морозилку.
Есть мороженое следует в подтаявшем виде, чтобы не раздражать слизистую желудка.
Кефир – полезный продукт для людей, страдающих гастритом с пониженной кислотностью, но и при других вариантах болезни отказываться от него полностью не стоит. Единственное, что нужно учитывать перед планированием своего рациона, это необходимость предварительного обследования у специалиста. Невозможно самостоятельно определить тип воспаления желудка и подобрать рациональное питание.
Источник
Правильное питание при тонзиллите. Полезные и опасные продукты при тонзиллите
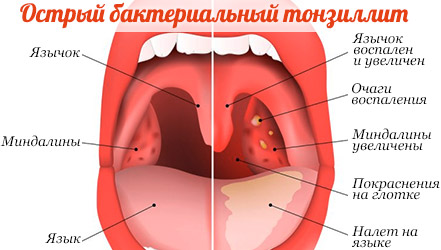
Общее описание болезни
Тонзиллит – болезнь, во время которой воспаляются миндалины (в
основном, небные). Является самым распространенным заболеванием
инфекционного характера, поражающим верхние дыхательные пути.
Причины появления и способы заражения тонзиллитом
Миндалины помогают сдерживать вирусы и бактерии от попадания в
дыхательные пути. Но, при продолжительном воздействии инфекций и
при частом течении воспалительных процессов, из-за неправильного
их лечения или его отсутствия, миндалины сами становятся причиной
многих проблем инфекционного характера.
Главным возбудителем тонзиллита считается гемолитическая стрептококковая
инфекция, относящаяся к группе А. Более редкие случаи заражения
встречаются микоплазмами,
стрептококками, стафилококками,
энтерококками, хламидиями.
Тонзиллит может развиться и из-за стоматологических проблем, низкого
иммунитета, из-за часто повторяющихся простудных заболеваний, ангин,
неправильного питания, изнурительной работы и постоянного переутомления,
переохлаждения. Тонзиллит может спровоцировать какой-то один фактор,
а может и группа причин.
Инфицирование человека происходит воздушно-капельным путем от зараженного
человека к здоровому или просто от носителя инфекции, у которого
наблюдается бессимптомное течение воспалительного процесса.
Виды и симптомы тонзиллита
Данная болезнь может носить острый или хронический
характер.
Острый тонзиллит в народе называют ангиной.
При остром течении, воспалению подвергается лимфатическое глоточное
кольцо и миндалины, расположенные между языком и небом (их еще называют
«парные небные миндалины» или «первая и вторая миндалины»).
Ангина или острый тонзиллит подразделяется на несколько видов.
Выделяют:
- катаральную ангину – болезнь быстро набирает обороты,
у больного першит в горле, возникает чувство жжения и боль при
глотании, температура держится на уровне 37,5-38 градусов, при
визуальном осмотре миндалины заметно увеличены, могут быть покрыты
белой пленкой, язык сухой, увеличены лимфоузлы, все эти симптомы
проходят в течение 5 дней; - фолликулярную – начальную ступень болезни занимает
стремительно поднявшаяся температура до уровня 39, затем появляется
боль в горле, отдающая в ухо, проявляется интоксикация: болит
голова, ломит поясницу, суставы, больного лихорадит, увеличиваются
лимфатические узлы и селезенка, если заболел ребенок ко всему
этому добавляется рвота, понос, слабость и помутнения сознания;
на гландах появляется большое количество белых или желтых точек
(фолликулов); продолжительность болезни – до недели; - лакунарную – протекает, как и фолликулярная, только
более сложнее (на миндалинах вместо точек наблюдаются большие
куски пленки, которая образуется после лопнувших гнойных фолликулов),
эта ангина лечится около 7 дней; - фибринозную – для нее характерное цельное покрытие
белой пленкой поверхности миндалин (в большинстве случаев покрывается
и часть неба), этот вид ангины перерастает с лакунарной формы,
но пленка может появиться и в первые несколько часов болезни (в
таком случае у человека наблюдается сильная интоксикация организма,
вплоть до поражения головного мозга); - герпетическую – такая ангина характерна для детей,
возбудителем выступает вирус Коксаки, болезнь очень заразна, начинается
с озноба, повышения температуры, на задней стенке глотки, небных
дугах и самих миндалинах появляются пузырьки красного цвета, которые
через 3 дня лопаются, после чего слизистая поверхность становится
нормальной; - флегмонозную – это редкий вид ангины, поражается только
одна миндалина (она очень сильно увеличена в размерах, напряжена),
у больного подымается температура до 40 градусов, неподвижным
становится мягкое небо, зев становится асимметричным, язык смещается
в сторону здоровой миндалины, увеличиваются в несколько раз лимфоузлы,
их затрагивание вызывает сильные болезненные ощущения; - язвенно-некротическую ангину – наиболее продолжительный
вид ангины, не сопровождающийся повышением температуры тела; у
больного возникает некроз поверхности одной из двух миндалин (он
возникает из-за симбиоза спирохеты и веретенообразной палочки),
при этом у человека появляется чувство постороннего тела при глотании,
повышается выделение слюны, слышен запах гнили изо рта, лимфоузлы
увеличиваются (только регионарные и только со стороны пораженной
миндалины); болезнь длится 2-3 недели, иногда процесс выздоровления
может затянуться на несколько месяцев.
Под хроническим тонзиллитом подразумевают продолжительный
воспалительный процесс, протекающий в небных и глоточных миндалевидных
железах. Появляется после перенесенной ранее ангины, дифтерии,
скарлатины.
Хронический тонзиллит может быть простым (человека тревожит
боль в горле, миндалины немного увеличены и покрасневшие) и токсико-аллергическим
(если к местным симптомам добавляется шейный лимфаденит, происходят
изменения в работе сердца, почек, суставов и повышается температура).
Полезные продукты при тонзиллите
При тонзиллите питание должно быть витаминизированным, снижающим
аллергические реакции, снимающим воспалительный процесс, но при
этом щадящим глотку и высококалорийным. В организм больного должно
поступать должное количество жиров, белков, увеличенное количество
витаминов группы В, С, Р, солей кальция. При этом стоит ограничить
употребление поваренной
соли и углеводов.
Все блюда должны потребляться в паренном, варенном или тушеном
виде. Упор следует делать на жидкую пищу или еду, которая не доставит
трудностей при пережевывании и глотании. Поэтому рекомендуется употреблять
супы, кисели, компоты, овощные пюре, имбирный чай.
Любая еда должна потребляться в теплом виде (она прогревает миндалины,
снимает воспаление и убивает микробы).
Сахар в период болезни лучше заменить на мед,
а молоко перед приемом немного подогревать.
В рационе питания должны присутствовать не жирное мясо, рыба, молоко
и молочные продукты, макароны, каши, фрукты, овощи и свежевыжатые
соки из них, отвар из шиповника, отрубей пшеницы, напиток из дрожжей.
Есть необходимо не меньше 5 раз в день. У больного должно быть
обильное, теплое питье (благодаря ему повышается потоотделение,
а значит снижается температура, к тому же с мочей выводятся шлаки
из организма).
Всем вышеперечисленным требованиям соответствует соблюдение диеты
стола №5.
Средства народной медицины при тонзиллите
Если не показано хирургическое лечение тонзиллита у больного, помимо
консервативных методов, можно использовать и народную медицину.
- Одним из старых и часто используемых средств при тонзиллите в
народе считают очищенный керосин. В течение 10 дней им нужно намазывать
больные миндалины. Для этого нужно намотать на палочку вату, смочить
ее керосином, немного отжать. Вначале следует прижать ложкой язык,
а затем приступить к смазыванию миндалин. Выполнять такое лечение
лучше с помощью другого человека, ведь одному очень неудобно и из-за
этого могут возникнуть трудности. - Необходимо каждые 2 часа полоскать рот. Для полосканий хорошо
подойдут отвары из цветов ромашки,
календулы, фиалки, липы, душицы, коры дуба, алтея, шалфея, фенхеля,
чистотела. Эти отвары нужно еще и употреблять внутрь. Кроме того,
можно полоскать ротовую полость и готовыми аптечными спиртовыми
настойками элекасола или ротокана. - Эффективным средством для полосканий, в народе, считают свекольный
настой. Для этого берут красную свеклу, тщательно моют щеткой,
натирают на терке, помещают в кастрюлю, заливают водой (должна
соблюдаться пропорция 1:1). Варят в течение часа, плотно накрывают
крышкой и дают настояться 8 часов. После этого полощут рот. - Следует пить морковный,
огуречный и свекольный сок. Для этого готовится специальная смесь
из них. 150 миллилитров морковного сока смешивают с 50 миллилитрами
огуречного и 50 миллилитрами свекольного соков. Такой напиток
пьют раз в день. Полученная смесь соков готовится на один прием. - Для повышения иммунной защиты организма пьют сок лимона с медом,
отвары с калиной,
смородиной, облепихой, смородиной, земляникой, черемшой. - Незаменимым средством в лечении тонзиллита является прополис.
Его можно просто жевать, есть со сливочным маслом (прополиса должно
быть меньше в 10 раз чем масла, при этом разовая норма смеси –
10 грамм, есть ее требуется перед едой трижды раз в сутки). - Также, смазывать миндалины можно пихтовым и облепиховым
маслом.
При тонзиллите НЕЛЬЗЯ делать никакие шейные компрессы. Они увеличат
приток крови к миндалинам и вызовут отек. А вот на регионарные лимфатические
узлы можно накладывать компрессы. Они помогут снять в них воспаление.
Лучшим профилактическим средством от тонзиллита считается закаливание.
Опасные и вредные продукты при тонзиллите
- продукты, обогащенные эфирными маслами (перец, чеснок,
редька, хрен); - блюда с экстрактивными веществами (наваристый мясной, рыбный бульон,
маринованные блюда, селедка, холодец); - поваренная соль, сахар;
- алкоголь, сладкая газировка, квас;
- пища, раздражающая слизистые оболочки (острые и копченые
блюда, засоленная рыба и мясо, приправы, пряности, перец,
квашеные овощи); - жаренные блюда;
- продукты, на которые у больного аллергия;
- слишком сухая и дерущая глотку пища (чипсы, сухарики, снеки, гренки,
хлебцы, черствый хлеб); - слишком горячее или холодное питье и блюда.
Продукты из этого списка только вызовут раздражение слизистой оболочки
из-за чего усилится першение в горле, а некоторая твердая пища и
вовсе может повредить поверхность миндалин при глотании. Горячая
пища и напитки вызовут только приток крови к миндалинам и спровоцируют
еще большее их увеличение и припухлость.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
6.5
Питание при других заболеваниях:
Источник