Можно ли пить желчегонные если хронический панкреатит
Содержание статьи
Желчегонные при панкреатите
Многие больные задают вопрос: «Можно ли желчегонное при панкреатите?» В этой статье мы дадим ответ на него и ознакомим вас с теми препаратами, лекарственными травами и сборами из них, которые оказывают желчегонный эффект и часто применяются в составе комплексной терапии этого заболевания.
Для чего назначаются желчегонные при панкреатите?
Желчегонные при панкреатите назначаются для достижения таких терапевтических эффектов:
- Устранение застоя желчи;
- Снижения секреторной нагрузки на поджелудочную железу;
- Устранения отечности;
- Снижения давления на внутренние органы;
- Улучшения пищеварения.
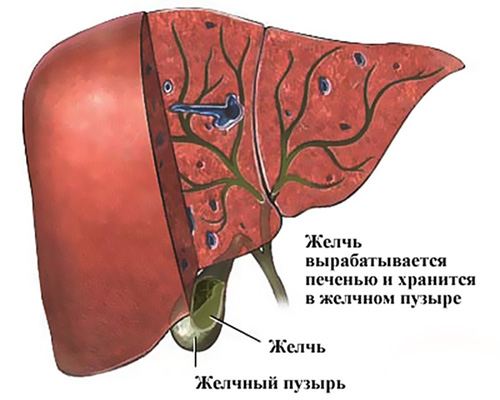
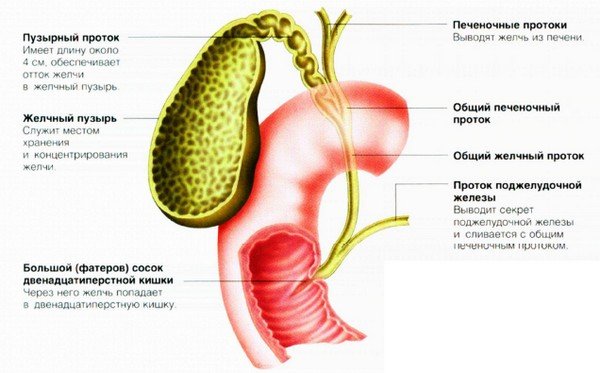
Органы пищеварительного тракта тесно взаимосвязаны и нарушение функционирования одного из звеньев может приводить к сбою в работе другого. Особенно тесно связаны между собой такие обеспечивающие нормальное пищеварение отделы желудочно-кишечного тракта, как печень, желчевыводящие пути и поджелудочная железа.
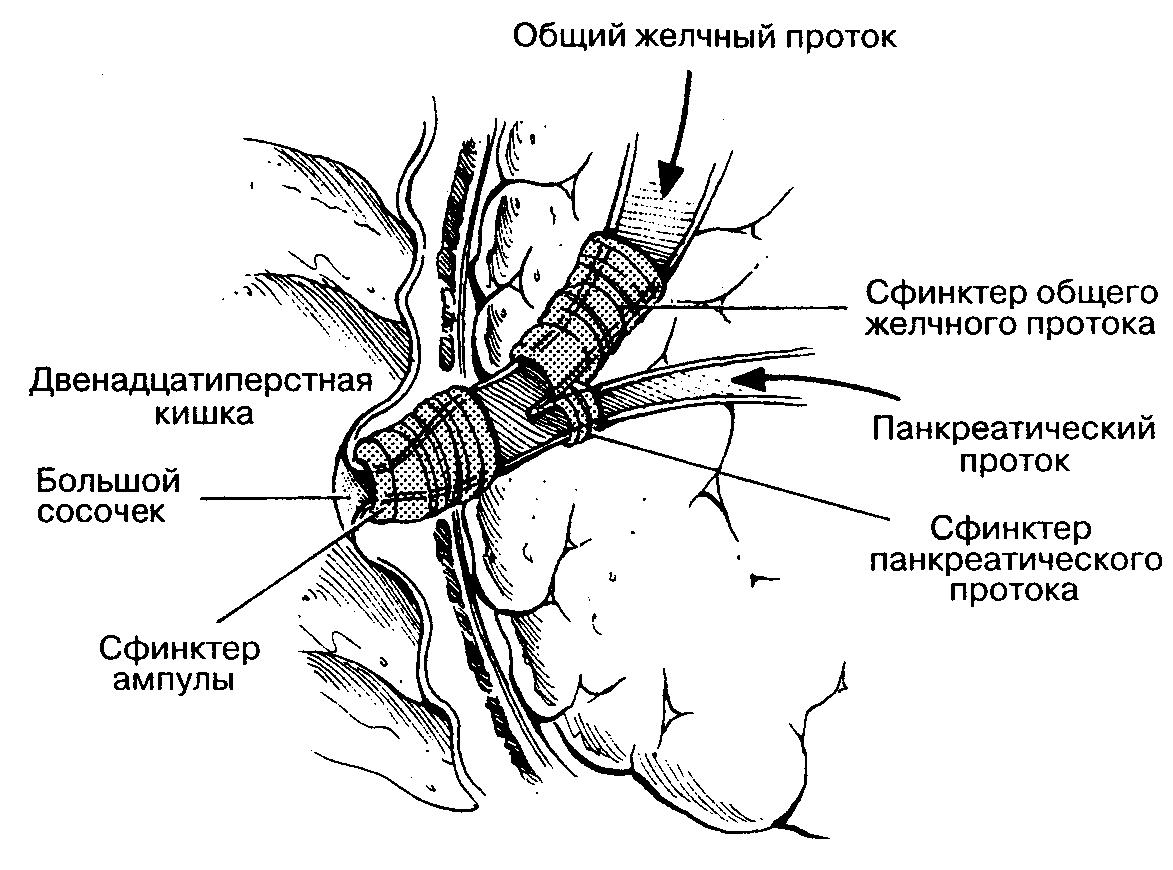
Одной из самых частых причин развития острого приступа или обострения воспаления поджелудочной железы является застой желчи, при котором она не может свободно проходить через фатеров сосочек и поступать в тонкий кишечник. В результате происходит рефлюкс желчи, и она забрасывается в проток поджелудочной железы. Из-за повышенного давления мелкие протоки разрываются, и желчь изливается в ткани, вызывая их воспаление.
Застой желчи может провоцировать развитие воспалительных заболеваний печени и желчного пузыря. Длительно протекающее воспаление может приводить к распространению этого процесса вместе с током лимфы на ткани поджелудочной железы.
Кроме этого, панкреатит часто сопровождается другими заболеваниями органов желудочно-кишечного тракта — холециститами, дискинезиями желчевыводящих путей, гастритами, гастродуоденитами, язвенной болезнью и пр. При таких недугах нормальное пищеварение нарушается, и нагрузка на поджелудочную железу возрастает. Для ее снижения и улучшения переваривания пищи в состав комплексной терапии тоже включаются желчегонные средства — препараты или лекарственные травы.
Выбор желчегонного и время его назначения при панкреатите всегда индивидуальны и зависят от:
- Силы ожидаемого терапевтического эффекта;
- Механизма действия препарата;
- Функциональных особенностей гепато-билиарной системы;
- Показаний и противопоказаний;
- Влияния количества выделенной желчи на функции органов пищеварения.
Противопоказания к назначению желчегонных средств
Противопоказания к приему желчегонных средств различны и определяются выбором препарата и теми заболеваниями, которые есть у больного. Общими противопоказаниями к назначению этих средств являются:
- Острый панкреатит или обострение хронического панкреатита;
- Билиарная обструкция: наличие камней в желчном пузыре или протоках, папиллостеноз, стриктура холедоха и др.;
- Активные циррозы печени или гепатиты;
- Пептическая язва желудка или двенадцатиперстной кишки.
Во время приема желчегонных средств больной должен помнить о том, что они способны вызвать послабление стула. Именно поэтому их назначение нежелательно при неспецифическом язвенном колите или болезни Крона.
При беременности могут назначаться только те желчегонные средства, которые не вызывают повышение сократительной способности матки и не проникают через плацентарный кровоток к плоду. Кроме этого, они не должны вызвать общего ухудшения самочувствия.
Желчегонные препараты при панкреатите
Условно все желчегонные препараты разделяют на две группы:
- Холеретики — усиливают образование желчи;
- Холеспазмолитики и холекинетики — способствуют нормальному оттоку желчи из желчного пузыря.
Такая классификация желчегонных средств довольно условна, т.к. большинство из них обладает всеми вышеописанными свойствами. По своему составу они могут быть синтетическими, на основе натриевой соли дегидрохолевой кислоты, желчных кислот и желчегонных растений.
При панкреатите могут применяться такие желчегонные препараты:
- Аллохол;
- Урсосан;
- Эссенциале;
- Одестон;
- Хофитол;
- ЛИВ-52;
- Либиол;
- Холензим;
- Никодин и др.
Все желчегонные препараты должны приниматься за 30 минут до приема еды. Общая суточная доза делится на количество приемов пищи, т. к. для достижения максимального эффекта эти средства следует принимать перед каждым приемом пищи. Препараты должны запиваться достаточным количеством обычной питьевой воды. После приема желчегонных средств через 30 минут обязательно должен состояться прием пищи, т. к. в противном случае у больного ухудшиться общее самочувствие и может появиться тошнота и диарея.
Как правило, прием желчегонных средств длительный — около 3-8 недель. Впоследствии курс их приема в профилактических дозах должен повторяться 2-4 раза в год.
Желчегонные травы при панкреатите
Желчегонные травы при панкреатите оказывают более мягкий эффект. В их состав входят флавониды, различные эфирные масла, флавоны, ментол, виноградный сахар, терпены, смолы, дубильные вещества, фитостерины, горечи, фитонциды, сапонины, витамин С и др.
Другие целебные свойства желчегонных трав:
- Противовоспалительное;
- Аппетитное;
- Слабительное;
- Ветрогонное;
- Нормализирующее обмен веществ;
- Регулирующее (повышающее или понижающее) кислотность желудочного сока;
- Бактерицидное и подавляющее гнилостную микрофлору;
- Регенерирующее
- Иммуностимулирующее;
- Успокоительное;
- Сахароснижающее;
- Противораковое.
Подбор желчегонных трав при панкреатите индивидуален и зависит от всех показаний и противопоказаний к применению того или иного средства. Для этого могут использоваться:
- Полынь;
- Корень лопуха;
- Семена укропа;
- Корень цикория;
- Плоды шиповника;
- Куркума;
- Корни барбариса;
- Кукурузные рыльца;
- Бессмертник;
- Корень одуванчика;
- Алоэ;
- Листья артишока;
- Мята;
- Березовые почки и др.
При использовании желчегонных трав или сборов необходимо исключить наличие аллергической реакции к ним.
Желчегонные сборы при панкреатите
В состав комплексной терапии панкреатита могут включаться желчегонные сборы.
Сбор №1
- Бессмертник — 4 части;
- Вахта трехлистная (или трилистник водяной) — 3 части;
- Мята — 2 части;
- Кориандр — 2 части.
Две столовые ложки сбора кипятят в 500 мл воды около 20 минут. Полученный отвар делят на 3 порции и пьют за полчаса до еды.
Сбор №2
- Тмин (плоды) — 4 части;
- Тысячелистник — 3 части;
- Мята — 2 части;
- Кориандр — 2 части.
Две столовые ложки сбора кипятят в 500 мл воды около 20 минут. Полученный отвар делят на 3 порции и пьют за полчаса до еды.
Сбор №3
- Мята — 2 части;
- Цветки ромашки — 2 части;
- Тысячелистник — 2 части;
- Цветы календулы — 2 части;
- Цветки пижмы — 1 часть.
Две столовые ложки сбора кипятят в 500 мл воды около 20 минут. Полученный отвар делят на 3 порции и пьют за полчаса до еды.
Сбор №4
- Семена укропа — 3 части;
- Мята — 3 части;
- Бессмертник — 2 части;
- Плоды боярышника — 2 части;
- Цветки ромашки — 1 часть.
Две столовые ложки сбора настоять в стакане кипятка в течение часа и пить по 100 мл 3 раза в день за полчаса до приема пищи.
Сбор №5
- Полынь — 3 части;
- Мята — 3 части;
- Вахта трехлистная — 2 части.
Одну столовую ложку сбора настоять в стакане кипятка в течение часа и пить по 3-4 столовые ложки 3 раза в день за полчаса до приема пищи.
Источник
Эффективные лекарства при панкреатите: схемы лечения
Медицинский эксперт статьи
Алексей Портнов, медицинский редактор
Последняя редакция: 11.04.2020
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одной из составляющих комплексного лечения воспаления поджелудочной железы является медикаментозная терапия, и своевременно примененные эффективные лекарства от панкреатита играют ключевую роль в прекращении патологического процесса и сохранении функций всей гастро-энтеро-панкреатической эндокринной системы.
Поскольку острый и хронический панкреатит имеют некоторые этиологические и морфологические отличия, а их клинические проявления могут видоизменяться в зависимости от степени нарушения секреторных функций железы, существуют определенные проблемы с выбором правильной лечебной тактики и применением фармакологических средств.
Лечение панкреатита лекарствами
Следует иметь в виду, что острый панкреатит относится к ургентным состояниям, и его лечение проводится только в условиях клинического стационара, куда пациенты, в большинстве случаев, срочно госпитализируются бригадой скорой помощи. При тяжелом течении, которое бывает у 20-25% больных, может наблюдаться состояние, близкое к абдоминальному болевому шоку, а при обусловленной рвотами резкой потере жидкости — и гиповолемии.
Поэтому лекарства при остром панкреатите, в первую очередь, должны снять острую боль, сопровождаемую тошнотой, рвотой, учащением пульса и падением АД, а также восстановить водно-электролитный баланс в организме. Боль купируют парентеральным введением анальгетиков (Новокаина с глюкозой, Анальгина, Кетанова) или спазмолитических средств: Но-шпы, Папаверина гидрохлорида, Платифиллина гидроартата, Метацина или Ганглефена гидрохлорида.
Одновременно проводится восстановление жидкости и стабилизация гемодинамики: неоднократно ставится капельница при панкреатите — с физраствором, глюкозой и другими компонентами, поддерживающими работу различных систем и органов. Синдром системного воспалительного ответа, сепсис и множественная органная недостаточность развиваются при тяжелом остром панкреатите у пациентов из-за того, что активированные ферменты поджелудочной железы переваривают мембраны ее собственных клеток.
Поэтому меры интенсивной терапии сочетают с профилактикой инфицирования пораженных тканей поджелудочной железы или борьбой с уже имеющейся бактериальной инфекцией, и для решения этой задачи в гастроэнтерологии используют антибиотики (чаще всего, это Амоксиклав или цефалоспорины третьего поколения). Об особенностях их использования в педиатрической гастроэнтерологии см. — Острый панкреатит у детей
Еще одна задача — подавить секреторные функции железы, чтобы не только максимально ограничить ее нагрузку, но и остановить необратимое разрушение клеток, ведущее к панкреонекрозу. Для этого имеются препараты, ингибирующие синтез панкреатических ферментов. Их основные названия:
- Апротинин (синонимы — Контрикал, Гордокс, Трасколан);
- Октреотид (Октрид, Октретекс, Сандостатин, Серакстал).
Как правило, они используются только при остром панкреатите у взрослых. Подробнее о них — далее.
Лекарства при хроническом панкреатите
Важнейший пункт, который включает схема лечения панкреатита лекарствами, состоит в том, чтобы затормозить функциональную активность поджелудочной железы, то есть снизить выработку ее ферментов. Общепризнано, что клетки паренхимы железы повреждаются синтезируемыми ею протеазами, и повреждение инициируется в ацинарных клетках после преждевременной внутриклеточной активации пищеварительных ферментов.
При хронической форме заболевания для снижения выработки протеолитических ферментов может применяться Пирензепин (Гастроцепин) или Прифиния бромид (Риабал). Также назначаются данные лекарства при обострении панкреатита: если пациента госпитализируют — Пирензепин применяют парентерально.
С хроническим воспалением и повреждением секреторных клеток поджелудочной железы связано состояние дефицита пищеварительных панкреатических ферментов. Для его покрытия гастроэнтерологи назначают ферментные препараты, содержащие протеазы (расщепляющие белки), амилазу (для гидролиза сложных углеводов) и липазу (чтобы организм мог усваивать жиры). К ним относится Панкреатин, имеющий множество торговых названий: Панцитрат, Пангрол, Панкреазим, Пензитал, Микразим, Креон, Мезим, Гастенорм форте, Вестал, Эрмиталь и др. Кроме панкреатита, показания к применению ферментов включают проблемы с работой пищеварительной системы различной этиологии, диспепсию, метеоризм, муковисцидоз, погрешности питания.
С целью подавления выработки соляной кислоты в желудке, повышенная выработка которой активизирует и синтез панкреатического сока, в схему лечения хронического панкреатита вводятся препараты еще трех фармакологических групп:
- антисекреторные Н2-антигистаминные средства: Ранитидин (Ранигаст, Ацилок, Зантак и т.д.) или Фамотидин (Пепсидин, Квамател, Гастросидин);
- ингибиторы фермента водородно-калиевой АТФазы (протонной помпы): Омепрпазол (Омез, Гастрозол, Промез), Рабепразол или Лансопрол (Ланзол, Клатинол и др.);
- антациды с гидроокисями алюминия и магния — Алмагель (Алюмаг, Гастрацид, Маалокс), нейтрализующий кислоту в желудке.
Механизм действия, форма выпуска, способ применения и дозы и другие фармакологические характеристики препаратов этих трех групп подробно описаны в материале — Таблетки от язвы желудка
О том, какие нужны лекарства при панкреатите детям, и об особенностях их применения в детском возрасте читайте в публикации — Лечение хронического панкреатита
А лекарства при панкреатите, тормозящие выработку панкреатических ферментов (Апротинин, Октреотид, Пирензепин, Прифиния бромид) и восполняющие их недостаток, возникающий впоследствии (Панкреатин), детально рассмотрены ниже.
Код по АТХ
A16A Прочие препараты для лечения заболеваний ЖКТ и нарушения обмена веществ
Форма выпуска
Антиферментное средство Апротинин выпускается в форме раствора для инъекций (в ампулах по 10 мл) и порошка для его приготовления (во флаконах различной емкости, к которым прилагается изотонический раствор NaCl).
Форма выпуска Контрикала — лиофилизат в ампулах (по 2 мл) для приготовления раствора (растворитель также прилагается). А Гордокс и Трасколан — готовые инъекционные растворы (в ампулах по 10 мл).
Препарат Октреотид (Сандостатин) имеет форму раствора для инфузий и подкожных инъекций (в ампулах по 1 мл или флаконах по 5 мл); Серакстал — в одноразовых шприцах.
Пирензепин (Гастроцепин) могут быть как в форме раствора для парентерального введения (в ампулах по 2 мл), так и в виде таблеток (по 25 мг).
Прифиния бромид — раствор для перорального приема (флаконы по 50 мл), а Риабал имеет еще и форму сиропа (флаконы по 60 мл).
Панкреатин — таблетки, но некоторые из его дженериков имеют форму капсул или драже.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Фармакодинамика
Ингибитор протеолитических ферментов Апротинин (и др. препараты-синонимы) нейтрализует их активность, в том числе и синтезируемых поджелудочной железой трипсина и химотрипсина, которые при панкреатите взаимодействуют с внеклеточным матриксом паренхимы железы, вызывая необратимый фиброз ее структур.
Октреотид является синтезированным аналогом эндогенного пептидного гормона соматостатина (вырабатываемого поджелудочной железой и гипоталамусом), и его фармакодинамика базируется на функции данного гормона — подавлении соматотропного гормона; желудочного фермента гастрина; энтерокиназы, секретина и холецистокинина тонкого кишечника, а также протеазных проферментов поджелудочной железы (трипсино- и химотрипсиногенов, калликреиногена и др.). Это происходит благодаря связыванию Октреотида с соматостатиновыми рецепторами (SRIF) поджелудочной железы, локализованными в ее экзокринной части.
Фармакологическое действие препаратов-холинолитиков Пирензепина (производного бензодиазепина) и Прифиния бромида — избирательное воздействие на рецепторы ацетилхолина, которое проводит к блокированию их возбуждения и парасимпатической иннервации желез пищеварительной системы, в число которых входит и поджелудочная железа. В результате сокращается не только выработка панкреатических ферментов, но и синтез соляной кислоты, пепсина и химозина в желудке.
Результатом воспаления поджелудочной железы является ее частичная или полная секреторная дисфункция, которая делает невозможным нормальное переваривание пищи. Именно для обеспечения пищеварения применяю такие лекарства при хроническом панкреатите, как Панкреатин, содержащий ферменты поджелудочной железы свиней и коров (протеазу, амилазу и липазу), заменяющие эндогенные компоненты панкреатического сока.
[11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Фармакокинетика
Полипетидное вещество апротинин (активный компонент Апротинина, Контрикала и Гордокса) после попадания в системный кровоток доходит до тканей и остается в их внеклеточном матриксе, больше всего — в ЖКТ и печени. Из плазмы крови полностью выводится в среднем через пять часов после введения. Биотрансформация части препарата протекает в печени, но место его основного метаболизма — почки, откуда с мочой он выводится примерно за 48 часов.
Фармакокинетика Октреотида отличается быстрой абсорбцией с достижением максимального плазменного уровня через полчаса после введения препарата под кожу, а связывание октреотида ацетата с протеинами крови доходит до 65%. Так же быстро — в течение 1,5 часов — половина введенной дозы выводится из организма. Две трети препарата элиминируется кишечником (с калом), остальная часть в первоначальном виде выводится с мочой.
Абсорбция Пирензепина не превышает 50%, и в плазме крови наивысший уровень активного вещества отмечается через 120 минут. Метаболизм происходит с помощью ферментов печени, половина препарат не повергается расщеплению; метаболиты экскретируются через почки и кишечник.
Ферменты Панкреатина высвобождаются в начале тонкого кишечника, обеспечивая пищеварительный процесс и расщепление потребляемых с пищей белков, углеводов и жиров. Ферменты начинают действовать примерно через полчаса после приема препарата.
[21], [22], [23], [24], [25], [26]
Использование лекарств при панкреатите во время беременности
Согласно инструкциям к указанным препаратам, использование во время беременности
Апротинина запрещено в первом и третьем триместрах, а в течение второго триместра допустимо только в случае угрозы жизни пациентки.
Октреотид при беременности и в период лактации противопоказан.
Использование Пирензепина и Прифиния бромида запрещено в первые три месяца беременности; далее допускается, если результаты их применения перевешивают возможные негативные последствия для развития плода.
Подробнее см. — Панкреатин при беременности
Противопоказания
Рассматриваемые лекарства при панкреатите имеют следующие противопоказания к применению:
Апротинин — нарушение свертываемости крови, период грудного вскармливания.
Октреотид — возраст пациентов младше 18-ти лет.
Пирензепин и Прифиния бромид — высокое внутриглазное давление и глаукома в анамнезе, увеличение простаты любой этиологии, холецистит и/или холелитиаз, почечные камни, дизурия в острой форме, снижение кишечной перистальтики и воспаление толстого кишечника.
Панкреатин — острый панкреатит, обострение хронического панкреатита, ранний детский возраст.
[27], [28], [29], [30], [31], [32], [33], [34], [35]
Побочные действия лекарств при панкреатите
Применение Апротинина может вызывать тошноту и рвоту, появление тромба в месте введения; сосудистую гипотонию и нарушения ЧСС; мышечные боли; аллергию с воспалением конъюнктивы, слизистой носа и спазмом бронхов; нарушения сознания (до появления галлюцинаций и психоза).
Основные побочные действия препарата Октреотид выражаются головной болью и головокружениями; ухудшением работы печени и повышением уровня билирубина в крови; гипер- или гипогликемией; уменьшением тиретропных гормонов; аллергическими реакциями. При длительном применении Октреотида существует угроза развития желчнокаменной болезни.
Возможные побочные эффекты лечения Пирензепином или Прифиния бромидом включают: крапивницу, сухость слизистых ротоглотки, тошноту, ухудшение работы кишечника, артериальную гипертензию, повышение внутриглазного давления, расширение зрачков и снижение зрения.
Поскольку при хронической дисфункции поджелудочной железы Панкреатин принимается длительно, то может возникать аллергия и проблемы с работой ЖКТ. Кроме того, побочные действия ферментных препаратов могут проявляться повышением содержания мочевой кислоты в моче (гиперурикозурией) и в крови (гиперурикемией).
[36], [37], [38], [39], [40], [41]
Способ применения и дозы
Апротинин применяется внутривенно; доза рассчитывается индивидуально. Чаще всего капельница при панкреатите в острой форме ставится в дозировке 300000-500000 ЕД/сут. с постепенным снижением в течение 10-15 дней. Максимальная суточная доза для детей -14000 ЕД на каждый килограмм массы тела.
Способ применения Октреотида также парентеральный, но он вводится подкожно: по 0,1-0,25 мг трижды в течение суток.
Пирензепин в растворе применяется инъекционно, в таблетках — принимают внутрь за полчаса до еды: взрослые — по 50 мг (по две таблетки) дважды в день; дети старше шести лет — по одной таблетке три раза в день.
Суточная доза раствора Прифиния бромида определяется по весу тела: на каждый килограмм — 1 мг; полученное количество делится на три приема в течение 24-х часов.
Эти лекарства при обострении панкреатита (после консультации с гастроэнтерологом) могут приниматься в повышенной дозировке.
А дозировка Панкреатина, принимаемого перорально во время еды, вычисляется лечащим врачом по уровню дефицита панкреатических ферментов у конкретного пациента. Для взрослых суточная доза может колебаться в диапазоне 50000-150000 ЕД (по липазе). Максимально допустимая доза (если поджелудочная совсем не производит ферментов) — 400000 ЕД/сут.
[42], [43], [44], [45], [46]
Передозировка
При превышении дозы Пирензепина возникает головокружение, учащение пульса, падение артериального давления и общая слабость. Необходимо промыть желудок и принять слабительное средство. Значительная передозировка может вызвать серьезное психотическое расстройство и угнетение дыхательной функции. В таких случаях может потребоваться искусственная вентиляция легких.
Панкреатин при передозировке дает более выраженные побочные действия, особенно касающиеся работы кишечника и задержки мочекислых солей в почках и плазме крови.
[47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
Взаимодействия с другими препаратами
Согласно официальной инструкции, ингибитору протеаз Апротинину свойственна практически полная несовместимость с любыми другими медпрепаратами.
Пирензепин и Прифиния бромид потенцируют действие опиоидных обезболивающих, м-холиноблокаторов, нейролептиков, а также препаратов для лечения болезни Паркинсона (в частности, агонистов дофамина и антихолинэргиков).
Следует учитывать взаимодействия с другими препаратами Панкреатина, который: снижает абсорбцию железа; инактивирует многие антацидные средства; снижает терапевтический эффект ацетилсалициловой кислоты и усиливает воздействием м-холиноблокаторов.
[57], [58], [59], [60], [61], [62], [63], [64], [65], [66]
Какие лекарства нельзя при панкреатите?
К числу лекарственных противопоказаний при хронической форме панкреатита относятся такие препараты:
- настойки на спирту;
- системные антибиотики группы пенициллина, тетрациклина, фторхинолонов;
- сульфаниламиды (сульфадимезин, сульфазолин и др.);
- диуретические средства (петлевые, тиазидные и салуретические);
- Варфарин и другие непрямые антикоагулянты;
- препараты, содержащие трансретиноевую кислоту;
- средства на основе вальпроевой кислоты;
- глюкокортикостероиды;
- адренокортикотропные гормоны
- любые гормональные средства с эстрогенами;
- атипичные нейролептические препараты.
Кроме того, нужно иметь в виду, что при остром панкреатите и обострении хронического нельзя принимать средства, замещающие ферменты поджелудочной железы, то есть Панкреатин (и любой из его синонимов).
Код по МКБ-10
K85 Острый панкреатит
K86.1 Другие хронические панкреатиты
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата «Эффективные лекарства при панкреатите: схемы лечения» переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Источник