Можно пить постинор после родов
Содержание статьи
Постинор инструкция по применению
Активное вещество
ЛЕВОНОРГЕСТРЕЛ
Форма выпуска, состав и упаковка
Таблетки белого или почти белого цвета, в форме диска, с фаской, с круговой гравировкой INORна одной стороне.
| 1 таб. | |
| левоноргестрел | 750 мкг |
[PRING] кремния диоксид коллоидный, крахмал картофельный, магния стеарат, тальк, крахмал кукурузный, лактозы моногидрат.
2 шт. — блистеры (1) — пачки картонные.
Фармакологическое действие
Синтетический гестаген с контрацептивным действием, выраженными гестагенными и антиэстрогенными свойствами. При рекомендуемом режиме дозирования левоноргестрел подавляет овуляцию и оплодотворение, если половой контакт произошел в предовуляционную фазу, когда возможность оплодотворения наибольшая. Он может также вызывать изменения в эндометрии, которые предотвращают имплантацию. Препарат не эффективен, если имплантация уже произошла.
Эффективность: с помощью таблеток Постинор можно предотвратить беременность примерно в 85% случаев. Чем больше времени прошло между половым актом и приемом препарата, тем ниже его эффективность (95% в течение первых 24 ч, 85% — от 24 до 48 ч и 58% — от 48 до 72 ч). Таким образом, прием таблеток Постинор рекомендуется начать как можно скорее (но не позднее 72 ч) после полового контакта, если не применялись никакие защитные меры. В рекомендуемой дозе левоноргестрел не оказывает существенного влияния на факторы свертываемости крови, обмен жиров и углеводов.
Фармакокинетика
Всасывание и распределение
При пероральном приеме левоноргестрел быстро и практически полностью всасывается. Абсолютная биодоступность составляет практически 100% от принятой дозы. После приема 750 мкг левоноргестрела Cmax в сыворотке, равная 14.1 нг/мл, достигается через 1.6 ч. После достижения Cmax содержание левоноргестрела уменьшается. T1/2 составляет около 26 ч.
Метаболизм и выведение
Левоноргестрел выводится примерно в равной степени почками и через кишечник исключительно в форме метаболитов. Биотрансформация левоноргестрела соответствует метаболизму стероидов. Левоноргестрел гидроксилируется в печени, метаболиты выводятся в форме конъюгированных глюкуронидов. Фармакологически активные метаболиты левоноргестрела неизвестны. Левоноргестрел связывается с альбумином сыворотки крови и с глобулином, связывающим половые гормоны (ГСПГ). Лишь 1.5% всей дозы находится в свободной форме, а 65% связано с ГСПГ.
Показания
- экстренная (посткоитальная) контрацепция (после незащищенного полового контакта или ненадежности используемого метода контрацепции).
Режим дозирования
Препарат принимают внутрь. Необходимо принять 2 таблетки в первые 72 ч после незащищенного полового акта. Вторую таблетку следует принять через 12 ч (но не позже, чем через 16 ч) после приема первой таблетки.
Для достижения более надежного эффекта обе таблетки следует принять как можно быстрее после незащищенного полового акта (не позже, чем через 72 ч).
Если в течение 3 ч после 1-го или 2-го приема таблетки Постинора произошла рвота, то следует принять еще одну таблетку Постинора.
Постинор можно применять в любое время менструального цикла. В случае нерегулярного менструального цикла необходимо предварительно исключить беременность.
После приема экстренного противозачаточного средства до наступления следующей менструации следует применять местные барьерные противозачаточные методы (например, презерватив, цервикальный колпачок). Применение препарата при повторном незащищенном половом акте в течение одного менструального цикла не рекомендуется из-за увеличения частоты ациклических кровянистых выделений.
Побочное действие
Аллергические реакции: возможно — крапивница, сыпь, зуд, отек лица.
Преходящие побочные эффекты, возникающие с разной частотой и не требующие медикаментозной терапии: очень часто (≥1/10), часто (≥1/100, <1/10)
Со стороны репродуктивной системы: очень часто — боли внизу живота, ациклические кровянистые выделения (кровотечения); часто — болезненность молочных желез, задержка менструации (не более 5-7 дней, если менструация задерживается на более длительный срок, необходимо исключить беременность).
Со стороны пищеварительной системы: очень часто — тошнота; часто — рвота, диарея.
Со стороны нервной системы: часто — головокружение, головная боль.
Прочие: очень часто — усталость.
Противопоказания
- повышенная чувствительность к компонентам препарата;
- тяжелая печеночная недостаточность;
- подростковый возраст до 16 лет;
- беременность;
- редкие наследственные заболевания, такие как непереносимость лактозы, дефицит лактазы или глюкозо-галактозная мальабсорбция.
С осторожностью: заболевания печени и желчевыводящих путей, желтуха (в т.ч. в анамнезе), болезнь Крона, лактация.
Применение при беременности и кормлении грудью
Постинор противопоказан к применению при беременности. Если беременность возникла при применении экстренного метода контрацепции, то на основании имеющихся данных неблагоприятного эффекта препарата на плод не выявлено.
Левоноргестрел выделяется с грудным молоком. После приема препарата грудное вскармливание следует прекратить на 24 ч.
Применение в детском возрасте
Препарат противопоказан в подростковом возрасте до 16 лет.
При нарушениях функции почек
Данные о применении препарата у больных с нарушениями функции почек не предоставлены.
При нарушениях функции печени
Препарат с осторожностью назначается пациентам с заболеваниями печени и желчевыводящих путей, противопоказан при тяжелой печеночной недостаточности.
Особые указания
Постинор следует применять исключительно для экстренной контрацепции. Повторное применение препарата Постинор в течение одного менструального цикла не рекомендуется.
Эффективность таблеток Постинор после незащищенного полового акта, при котором не применялись противозачаточные средства, со временем снижается:
| Время между половым актом и приемом таблеток Постинор | Эффективность |
| 24 ч и менее | 95% |
| 25-48 ч | 85% |
| 49-72 ч | 58% |
Препарат не заменяет применение постоянных методов контрацепции. В большинстве случаев Постинор не оказывает влияния на характер менструального цикла. Однако возможно появление ациклических кровянистых выделений и задержка менструации на несколько дней. При задержке менструации более чем на 5-7 дней и изменении ее характера (скудные или обильные выделения) необходимо исключить беременность. Появление болей внизу живота, обморочных состояний может свидетельствовать о внематочной (эктопической) беременности.
Подросткам до 16 лет в исключительных случаях (в т.ч. при изнасиловании) необходима консультация гинеколога для подтверждения беременности.
После проведения экстренной контрацепции рекомендована консультация гинеколога для подбора наиболее приемлемого метода постоянной контрацепции.
Экстренная контрацепция не защищает от заболеваний, передающихся половым путем.
При нарушениях функции ЖКТ (например, при болезни Крона) возможно снижение эффективности препарата.
Влияние на способность к управлению транспортными средствами и механизмами
Влияние Постинора на способность управлять автотранспортом и механизмами не исследовано.
Передозировка
Симптомы: усиление выраженности побочных эффектов.
Лечение: специфического антидота нет. Проводят симптоматическую терапию.
Лекарственное взаимодействие
При одновременном приеме препаратов-индукторов ферментов печени происходит ускорение метаболизма левоноргестрела.
Следующие препараты могут снизить эффективность левоноргестрела: ампрекавил, лансопразол, невирапин, окскарбазепин, такролимус, топирамат, третиноин, барбитураты, включая примидон, фенитоин и карбамазепин; препараты, содержащие зверобой продырявленный (Hypericum perforatum), а также рифампицин, ритонавир, ампициллин, тетрациклин, рифабутин, гризеофульвин.
Левоноргестрел снижает эффективность гипогликемических и антикоагулянтных (производные кумарина, фениндион) лекарственных средств. Повышает плазменные концентрации ГКС. Женщинам, принимающим эти препараты, следует обратиться к врачу.
Препараты, содержащие левоноргестрел, могут повышать риск токсичности циклоспорина вследствие подавления его метаболизма.
Условия и сроки хранения
Препарат следует хранить в недоступном для детей
месте при температуре от 15° до 25°С. Срок годности — 5 лет.
Источник
Экстренная контрацепция: убийца гормонального фона или выход из ситуации?
Не все всегда идет по плану. В жизни бывают ситуации, когда приходится прибегать к экстренной контрацепции. В чем разница между специальными таблетками и спиралями, каков принцип их действия и какие побочные эффекты поджидают женщину, рассказала врач акушер-гинеколог Ульяна Рунец.
Ульяна Рунец,
врач акушер-гинеколог, блогер @dr.ulyana_runets
— В каких случаях оправданно применение экстренной контрацепции?
— Экстренная контрацепция должна использоваться только в крайних случаях:
- после незащищенного полового контакта;
- если неправильно использовали основной метод предотвращения беременности: порвался презерватив, либо забыли вовремя выпить таблетку КОК (пропуск в 3 и более дня) или установить пластырь, либо выпало контрацептивное кольцо;
- изнасилование.
— Какие способы экстренной контрацепции существуют? Какова их эффективность?
— Методы экстренной контрацепции включают в себя применение медьсодержащих внутриматочных контрацептивов либо прием таблеток для экстренной контрацепции.
При правильном использовании экстренная контрацепция может предупреждать беременность в 95% и более случаев.
Женщина должна выпить таблетки в течение трех дней после полового акта, но чем раньше она это сделает, тем выше эффективность препарата. Для установки внутриматочного устройства допустимый интервал времени чуть шире — до пяти суток.
— В чем принцип действия средств экстренной контрацепции? Как они могут предупредить беременность? Что происходит с организмом?
— Таблетки для экстренной контрацепции предотвращают беременность путем предупреждения или задержки овуляции и, что важно подчеркнуть, не вызывают абортирования.
В упаковке могут быть одна или две таблетки. Для того чтобы выбрать определенный препарат, после незащищенного секса желательно записаться на прием к гинекологу. Врач поможет подобрать таблетки, которые подойдут именно вам, ведь выбор во многом зависит от вашего образа жизни.
Для достижения желаемого результата таблетки необходимо пить строго по инструкции. Возможно, для большинства женщин удобнее будет однократный прием препарата, чтобы не забыть принять вторую таблетку.
Маточная спираль — устройство Т-образной формы, на длинную ножку которой накручена медная проволока. Медь меняет состав среды внутри матки, в результате чего снижается жизнеспособность яйцеклеток и сперматозоидов и, соответственно, уменьшается шанс на оплодотворение. Но если вдруг оплодотворение все-таки произошло, то оплодотворенная яйцеклетка погибает в маточной трубе, не достигая полости матки. Спираль устанавливает только врач.
В случае введения медьсодержащей спирали в течение 5 дней после незащищенного полового акта эффективность предупреждения беременности — более 99%. Это самая действенная из имеющихся форм экстренной контрацепции. Далее женщина может продолжать использовать спираль в качестве постоянного метода контрацепции еще три и более года.
Внутриматочная спираль не противопоказана во время лактации, и фактически уже через 1,5-2 месяца после родов ее можно установить.
Еще одно из преимуществ медьсодержащей негормональной спирали — то, что она не влияет на гормональный фон женщины. А значит, отсутствуют такие проблемы, встречающиеся при использовании гормональных препаратов, как снижение либидо, нарушение менструального цикла, болезненность молочных желез, перемена настроения, депрессии, головная боль, тошнота.
— Есть ли разница, в какой день цикла принята таблетка?
— Имеет значение не день цикла, а время после незащищенного полового акта. Чем раньше применить экстренную контрацепцию, тем выше эффективность метода.
И еще: хоть таблетки для экстренной контрацепции и называют «утренними», их можно использовать в любое время суток после незащищенного полового акта.
— Какие факторы снижают эффективность действия средств экстренной контрацепции?
— Эффективность может снижаться:
- при нарушениях функции ЖКТ (например, при болезни Крона);
- у женщин, страдающих ожирением (с индексом массы тела свыше 30 кг/м2);
- при приеме некоторых лекарственных препаратов, например нестероидных противовоспалительных препаратов.
Это еще одна из причин, почему при выборе метода экстренной контрацепции я настоятельно рекомендую проконсультироваться с врачом.
— В каких случаях при выборе, принимать таблетку или нет, лучше отказаться от этой идеи?
— Например, при грудном вскармливании. Или если вы уже принимали таблетку для экстренной контрацепции в нынешнем менструальном цикле. Ведь этот способ не должен быть методом регулярной контрацепции.
Также существуют основные объективные противопоказания.
Для пероральной формы контрацепции (таблетки) это:
- тромбоэмболии в анамнезе;
- тромбофлебит;
- тяжелые заболевания печени;
- кровотечения неясной этиологии из половых путей;
- рак молочных желез и эндометрия.
Для внутриматочной ЭК (спиралей) противопоказания — это:
- беременность;
- заболевания, передающиеся половым путем;
- воспалительные заболевания органов малого таза в настоящем или в последние 3 месяца перед введением ВМС;
- предшествующий септический аборт или сепсис после родов;
- кровотечения неясной этиологии из половых путей;
- рак шейки матки.
— Какие побочные эффекты может дать экстренная контрацепция?
— Самые частые побочные эффекты:
- головная боль — у 19% женщин;
- задержка месячных на неделю или не связанное с менструацией кровотечение — у 16% женщин;
- тошнота — у 12% женщин;
- рвота, болезненность молочных желез, боль в животе, головокружение, чрезмерная утомляемость встречаются значительно реже.
— Как понять, что препарат подействовал? Какие изменения с организмом после приема таблетки можно назвать нормальными?
— Самый верный способ понять, что препарат подействовал, — это дождаться наступления менструации. Но иногда месячные можно спутать с так называемым имплантационным кровотечением: у 30-40% женщин происходит небольшая потеря крови после имплантации эмбриона в матку.
Наиболее распространенная причина путаницы здесь заключается в том, что кровотечение происходит через 10-14 дней после зачатия — примерно в то же время, когда наступила бы менструация, если бы зачатие не произошло.
Потому более достоверный способ проверки — это сдача анализа крови на хорионический гонадотропин (ХГЧ).
Этот анализ подтверждает наступление беременности, но сдавать его имеет смысл не ранее, чем через 6-8 дней после незащищенного контакта.
— Вызывают ли препараты для экстренной контрацепции гормональный сбой, сбой менструального цикла, проблемы с зачатием в будущем и т. д.?
— Экстренная контрацепция вредит вашим будущим детям, вызывает проблемы с зачатием в будущем, повышает риск бесплодия, повышает риск внематочной беременности — я бы все это назвала мифами, поскольку ни одно научное исследование этого не подтвердило. Единственное, много обсуждений вокруг темы приема таблеток для экстренной контрацепции и возникновения рака, на этот счет пока ведутся споры.
— Если беременность все же случилась, прием препаратов экстренной контрацепции — показание для аборта?
— Препараты для экстренной контрацепции — это не средство для аборта! В случае, если имплантация плодного яйца все же произошла, то ЭК не будет эффективной.
Если наступила беременность, а вы использовали экстренную контрацепцию, то беременность прерывать не стоит: данных о том, что препарат может навредить ребенку, который развивается в матке, нет. Но все же стоит обязательно обратиться к врачу: возможно, будет необходимо исключить эктопическую беременность (когда эмбрион развивается вне матки).
По теме: «Болезнь карьеристок»: почему возникает эндометриоз
Источник
Послеродовая контрацепция. Противозачаточные при грудном вскармливании.
30.06.201517:4230.06.2015 17:42:22
Акушер-гинеколог, гинеколог-эндокринолог
Итак, свершилось чудо! Родился Ваш долгожданный малыш!
У кого-то беременность наступила быстро, прошла легко и роды не сопровождалось осложнениями со стороны матери и ребенка. Замечательно! Будьте все здоровы и счастливы!
Тогда встает вопрос: какой оптимальный промежуток для рождения следующего ребенка?
Американская коллегия акушеров и гинекологов рекомендует рожать следующего ребенка через 1,5-2 года от предыдущего. Эксперты считают, что при слишком коротком промежутке между родами организм женщины не успевает восстановиться после нагрузки, связанной с вынашиванием плода, кровопотерей и стрессом в родах, грудным вскармливанием.
У матерей, забеременевших в течение полугода после предыдущих родов, вероятность рождения недоношенных или гипотрофичных детей на 30-40% выше. Недоношенность и низкая масса тела при рождении — одна из основных причин неврологических и целого ряда других проблем со здоровьем у ребенка, при чем как на первом году жизни и так в подростковом и молодом возрасте.
Нужно также помнить, что интервал между родами 10 лет и больше, так же связан с более высоким риском развития осложнений в течении беременности и родов, что влияет на здоровье будущего ребенка. Обусловлено это в первую очередь тем, что с годами, как правило и к сожалению, здоровья не прибавляется. У женщины накапливает груз соматической и гинекологической патологии, которая потенциально может оказать негативное влияние на течение беременности, здоровье будущего ребенка и самой женщины (повышаются риски преждевременных родов, гестоза, гестационного сахарного диабета, венозных тромбозов и пр.).
Особое значение приобретает вопрос контрацепции, если беременность и роды прошли с тяжелыми осложнениями и женщине требуется полноценная реабилитация и обследование перед «выходом» на следующую беременность.
После операции кесарева сечения также желательно, чтобы следующие роды произошли не ранее, чем через 1,5-2 года. В связи с этим подавляющему большинству женщин, переносивших операцию кесарева сечения, акушеры-гинекологи будут рекомендовать использовать надежные методы предохранения от беременности в течении 1,5-2х лет после оперативных родов.
Даже если Ваш организм хорошо справился с функцией деторождения, следует так же внимательно подойти к вопросу планирования последующих беременностей, как и первой.
Вопрос контрацепции после родов приобретает особую актуальность и имеет ряд особенностей, если женщина кормит грудью.
Послеродовой период подразделяют на ранний — первые 2 часа после родов, и поздний — до 6-8 недель после родов.
Особенностей раннего послеродового периода мы в этом разделе касаться не будем, т. к. это отдельная тема, не имеющего непосредственного отношения к вопросам контрацепции. Этот период родильница проводит в акушерском стационаре под наблюдением врачей и среднего медицинского персонала.
Что касается позднего послеродового периода, то он длится 6-8 недель после родов. За это время происходит постепенное возвращение всех систем и функций женского организма к своему «небеременному» состоянию. За исключением функционального состояния молочных желез. Функция молочных желез набирает обороты и расцветает к окончанию 1-2-3 месяцев после родов.
Первые 6-8 недель после родов женщина не должна жить половой жизнью. Необходимо, чтобы произошло заживление внутренней поверхности стенок послеродовой матки. Раннее возобновление половой жизни после родов может стать причиной послеродового эндометрита (воспаления матки).
И так, какие же основные способы контрацепции применимы в период после родов на фоне кормления грудью.
Метод лактационной аменореи
У многих женщин на фоне лактации высокий уровень пролактина подавляет овуляцию. Условия, при которых можно в той или иной степени положиться на метод лактационной аменореи, следующие:
- Женщина кормит ребенка только грудью, без докорма
- Интервалы между кормлениями не более 3 ч днем
- Обязательно ночное кормление не реже, чем 1 раз в 6ч
- Чем чаще происходят кормления, тем более эффективен метод.
- Менструации после родов не возобновились
- После родов прошло не более 6 месяцев
Преимуществами метода является поощрение грудного кормления, со всеми вытекающими из этого положительными моментами.
К недостаткам метода относят резкое снижение эффективности при введении прикорма и увеличении интервалов между кормлениями.
Барьерные методы контрацепции
- презервативы
- спермициды (ноноксинол-9, бензалкония хлорид и др.) — быстро обездвиживают сперматозоиды, при их поступлении во влагалище
Дополнительный положительный момент от использования спермицидов заключается в том, что их формы выпуска (влагалищные кремы, свечи, капсулы) способствуют дополнительному «увлажнению» слизистых вульвы и влагалища и снимают неприятные ощущения при коитусах, связанные с сухостью слизистых из-за относительного дефицита эстрогенов в первые месяцы после родов.
Спермициды не проникают в кровь и в грудное молоко, действуют только местно.
Ограничением к использованию спермцидов могут служить воспалительные заболевания слизистой оболочки влагалища и шейки матки.
Гормональная контрацепция после родов
Прием гормональных противозачаточных средств после родов возможен.
Первые 6 месяцев после родов женщине не рекомендуется прием комбинированных гормональных контрацептивов, содержащих эстрогенный и гестагенный компоненты. Эстрогены, входящие в состав комбинированных контрацептивов, могут снижать выработку молока.
В связи с этим, кормящим грудью женщинам может быть предложен прием так называемых «мини-пили». Эти гормональные препараты содержат синтетические аналоги прогестерона в небольшой дозировке. Большинство женщин хорошо переносит прием мини-пили.
Внутриматочные контрацептивы (ВМК, ВМС -«спираль»)
Через 6-8 недель после родов женщине может быть введена внутриматочная спираль. Однако следует помнить, что данный вид контрацепции ассоциирован с высоким риском развития хронического эндометрита (бессимптомного!) и может привести к возникновению вторичного бесплодия и/или невынашивания беременности в будущем. В связи с этим, специалисты ЦИР не рекомендуют постановку ВМК молодым женщинам после 1-2 родов. Так же следует помнить, что использование ВМК несколько повышает риск внематочной беременности по сравнению с другими видами контрацепции.
Выбрать оптимальный метод контрацепции после родов Вам поможет Ваш лечащий врач. Для этого не нужно проходить объемного и сложного обследования. Ведь в большинстве случаев женщина проверяет свое здоровье на этапе подготовки к беременности. А далее течение самой беременности и родов, сдача анализов по плану во время наблюдения по беременности позволяют врачу рекомендовать тот или иной метод предохранения.
Первый визит к гинекологу на осмотр должен состояться через 2-3 недели после родов, а далее через 6-8 недель от даты родов. При повторном визите рекомендуется проведение УЗИ органов малого таза и сдача мазка на онкоцитологию с шейки матки (ПАП-мазок). Тогда же и обсуждается вопрос о выборе метода контрацепции. 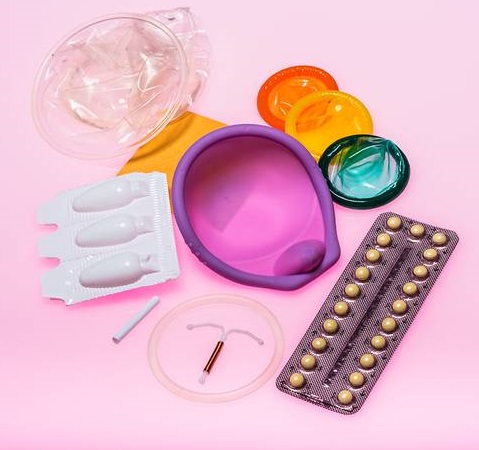
Источник