Пить картофельный сок при диабете можно или нет
Содержание статьи
Картофельный сок при сахарном диабете 2 типа: польза и свойства
Картофельный сок при диабете способствует восполнению в организме недостатка полезных химических соединений, минеральных и витаминных комплексов.
В состав сока, полученного из картофеля, входит большое количество соединений, которые могут принести большую пользу организма диабетика.
Одновременно с этим следует помнить, что любой сок является концентратом, по этой причине употребление картофельного сока при диабете 2 типа следует осуществлять аккуратно, не допуская превышений допустимых дозировок.
Влияние на организм сока из картофеля
Картофельный сок при сахарном диабете способен действительно стать полезным для больного только в том случае, если употребляется исключительно в свежеприготовленном виде. При употреблении свежего сока гарантировано сохраняется около 80% полезных компонентов.
В чем польза картофельного сока при диабете 2 типа? В первую очередь следует отметить высокие противовоспалительные качества, что считается одним из важнейших качеств при наличии у больного в организме сахарного диабета второго типа.
Помимо этого, сок картофеля обладает прекрасными ранозаживляющими свойствами и действует на человека, как общеукрепляющее средство. Огромную роль при сахарном диабете 2 типа играет способность картофельного сока стимулировать деятельность поджелудочной железы. Употребление сока картофеля при втором типе диабета позволяет реанимировать деятельность поджелудочной.
Если у человека выявлен второй тип диабета, то при употреблении сока картофеля ему рекомендуется придерживаться следующих правил:
- Сок следует употреблять по полстакана за один прием.
- Употреблять сок следует дважды в сутки.
- Прием сока лучше всего осуществлять за 30 минут до принятия пищи утром и вечером.
Употребление сока с соблюдением правил и рекомендаций позволяет в значительной мере улучшить состояние больного.
Лечебные свойства сока картофеля
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Использование сока картофеля получило широкое распространение как в традиционной, так и в народной медицине.
Сок этого овоща способствует:
- Снижению болевых ощущений при наличии заболеваний желудка и кишечника.
- Использование свежеприготовленного сока позволяет провести очистку организма.
- Употребление сока избавляет человека от чувства тошноты.
- Продукт показывает отличные результаты при использовании его для заживления различных язвенных образований на кожных покровах.
- Употребление свежеприготовленного средства избавляет от изжоги.
- Средство можно использовать в качестве лекарства при лечении язвы желудка или двенадцатиперстной кишки.
- Улучшает функционирование желудочно-кишечного тракта.
- Улучшает работу почек и мочевыделительной системы.
- Средство оказывает благоприятное действие на организм больного, у которого выявлена гипертония.
- Употребление картофельного сока снижает головные боли и позволяет уменьшить мешки и отеки под глазами.
- Способствует стабилизации работы поджелудочной железы в целом и бета-клеток, входящих в состав ее тканей в частности.
Улучшение функционирования поджелудочной железы способствует усилению выработки бета-клетками поджелудочной железы гормона инсулина.
Основные правила использования сока картофеля при лечении
Оптимальное время для проведения лечения при помощи картофельного сока это период с июля по февраль. Этот период отличается тем, что в картофеле содержится максимальное количество ценных и полезных компонентов.
При употреблении продукта в качестве лекарственного средства следует помнить, что в период года после февраля происходит накопление в картофеле вредного химсоединения — соланина.
Следует помнить, что лечение картофельным соком будет иметь эффективность только в том случае, если используется свежий продукт. Хранить продукт в холодильнике нельзя.
Перед приемом продукта следует сок хорошо взболтать.
После приготовления сока ему следует дать постоять 1-2 минуты, это позволит извлечь из продукта максимальное количество полезных соединений после того, как сок постоит его можно пить.
Не следует употреблять сок, который постоял на протяжении 10 и более минут. Простоявший более 10 минут сок изменяет свой цвет и становится темным, по истечении этого времени сок утрачивает большую часть своих полезных свойств.
Лучшим вариантом при лечении является использование картофеля розовых сортов.
После принятия картофельного сока следует хорошо прополоскать ротовую полость. Чтобы удалить остатки сока изо рта. Это связано с тем, что компоненты сока способствуют разрушению зубной эмали.
Прежде чем начинать терапевтический курс лечения соком картофельным соком следует отказаться от приема в пищу острых, мясных и копченых продуктов.
Чтобы получить картофельный сок потребуется использовать невялый клубень розового сорта. Его следует хорошо промыть, очистить от кожуры и натереть на мелкой терке или измельчить его через мясорубку с установленным мелким ситом. Полученную картофельную массу следует отжать через марлю, сложенную в несколько слоев.
Вторым способом получения сока является переработка клубня при помощи соковыжималки.
Применение сока из картофеля и противопоказания
При использовании картофельного сока в лечебных целях следует помнить о том, что при длительном нахождении напитка на солнце в нем начинает образовываться ядовитое вещество — соланин, которое относится к группе алкалоидов. Это химическое соединение способно у человека вызвать сильнейшее отравление.
Противопоказано применение напитка, если присутствует у больного пониженная кислотность в желудочно-кишечном тракте. Следует также отказаться от приема сока при наличии у пациента тяжелых форм сахарного диабета, которые сопровождаются целым комплексом осложнений, особенно касается это тех, у кого осложнения при диабете 2 типа. Противопоказано использование сока, если у больного сахарным диабетом имеется ожирение.
Картофельный сок не рекомендуется принимать в процессе лечения на протяжении длительного времени. Это связано с тем, что напиток при длительном употреблении способен оказывать негативное действие на процесс функционирования поджелудочной железы.
Применять сок из картофеля можно как самостоятельное средство или в качестве компонента смеси соков.
Можно готовить для использования многокомпонентные соки, в состав которых входят напитки, приготовленные из капусты, моркови или клюквы. Для приготовления многокомпонентных напитков следует смешивать соки в соотношении 1:1. При употреблении таких напитков вкус их значительно улучшается, но лечебное воздействие на организм становится несколько сниженным.
Принимать такое средство рекомендуется по половине стакана 2-3 раза в сутки за 20 минут до принятия пищи.
При наличии у человека, страдающего сахарным диабетом гипертонии и головных болей рекомендуется использовать картофельный сок в неразбавленном виде три раза в сутки. Объем выпиваемого за один раз напитка должен составлять четверть стакана.
Рекомендуется выпивать по четверти стакана сока три раза в сутки при наличии у человека, не осложненного сахарного диабета второго типа. Прием сока способствует улучшению состояния больного и стабилизирует функционирование поджелудочной железы.
Использование сока диабетиками при стрессе и язве ЖКТ
При выявлении нарушений в функционировании поджелудочной, рекомендуется использовать в терапевтических целях напиток, приготовленный из морковного и картофельного соков. Для приготовления такого напитка следует взять соки и смешать их в равных пропорциях.
При выявлении у больного язвы желудка ему следует принимать сок из картофеля на протяжении 20 дней. Прием сока следует начинать с четверти стакана и доводить его объем постепенно до половины стакана.
В конце курса лечения следует объем употребляемого сока поднять до ¾ стакана за один прием. Сок следует принимать три раза в сутки. После 20 дней приема следует сделать перерыв на 10 дней. Курс после 10 дней отдыха следует повторить.
В случае если больной диабетом испытывает стресс или бессонницу (подробнее про явление, как бессонница при диабете) ему рекомендуется принимать напиток, состоящий из смеси нескольких соков. В состав напитка входят картофельный сок, сок моркови и сок сельдерея. Напиток готовится в соотношении 2:2:1 соответственно.
Принимать такой напиток следует три раза в сутки за 30 минут до принятия пищи. Витамины группы В, которые входят в состав такой смеси, благоприятно влияют на центральную нервную систему диабетика, оказывая успокаивающий эффект. Что полезно для диабетиков — расскажет видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Панкреатит
Панкреатит — это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая — характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая — основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
генетическая предрасположенность
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы — острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль — интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление — самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота — появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент — голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор — стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота — желудок и кишечник во время приступа не сокращаются.
Одышка — появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе — может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма — появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения — кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
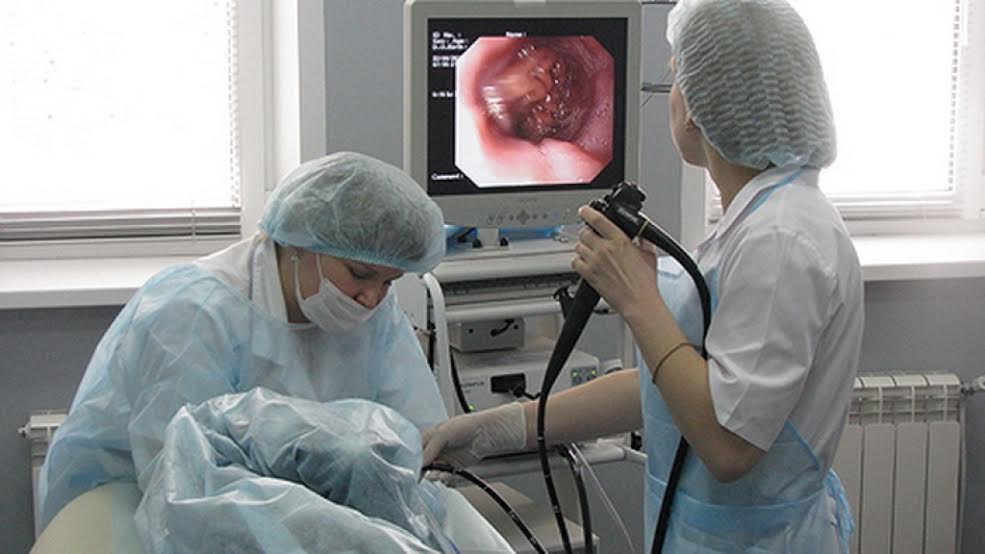
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию — метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
Анализ мочи
Анализ кала
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1-3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Источник
Лечение язвы желудка и двенадцатиперстной кишки
Язва желудка и двенадцатиперстной кишки — симптомы и проявления
Язва желудка — очень распространенное заболевание желудка. Им могут быть подвержены как взрослые мужчины и женщины, так и подростки, а также в последнее время язвенная болезнь всё чаще наблюдается у детей.
Это связанно, естественно, с качеством питания современного человека, которое насыщено консервантами, а также наследственностью и экологией.
Что такое язва?
Язва — это нарушение целостности тканей стенок желудка, когда желудочный сок разъедает стенки желудка. Язва поражает слизистую оболочку желудка или двенадцатиперстной кишки.
Способы диагностики и лечения язвы желудка и двенадцатиперстной кишки в Нижнем Новгороде предлагают многие медицинские центры. В одной из ведущих частных клиник Онли Клиник ведут прием высококвалифицированные врачи — гастроэнтерологи, которые разработали уникальные методы лечения язвы и применяют эти эффективные современные методики на практике.
Причины возникновения язвы желудка и двенадцатиперстной кишки
Доказано, что основной причиной возникновения и развития язвы желудка и двенадцатиперстной кишки являются спиралевидные бактерии Helicobacter pylori, которые попадают в среду желудка и поражают его. Хеликобактер пилори нейтрализуют естественную кислую среду желудка, формируют инфекционный центр в определенном месте, провоцируют отмирание клеток слизистой, из-за чего в последствии образуется язва.
Бактерия Хилакобактер Пилори, являясь основной причиной возникновения язвы, в то же время не единственный фактор, приводящий к возникновению и развитию язвенной болезни. Провоцирующими факторами для развития язвы является общее состояние здоровья человека, его образ жизни, вредные привычки, качество питания и т.д.
Факторы, которые провоцируют появление язвы желудка, кратко можно охарактеризовать как неправильный образ жизни:
- курение;
- алкоголизм;
- злоупотребление напитками, содержащими кофеин, и газированными напитками;
- регулярное нарушение режима питания (несбалансированный рацион);
- кариес;
- некачественное питание;
- регулярное употребление слишком горячей либо, наоборот, ледяной еды, которая может вызвать повреждение слизистой;
- систематический прием препаратов, обладающих противовоспалительный действием, например, аспирина, ибопрофена и пр.;
- синдром хронической усталости;
- умственное и физическое истощение;
- стресс
Язва желудка и двенадцатиперстной кишки — симптомы и проявления
Проблемы с желудком, в том числе первые признаки язвы пациент замечает сразу. Как правило, язва доставляет очень большой дискомфорт и сопровождается сильной болью в области живота, рвотными позывами и изжогой. Рвота начинается на самом пике боли, облегчая состояние больного. Рвотные массы характеризуются кислотным содержимым. Зачастую больные язвой желудка сами провоцируют рвоту, чтобы утихомирить боль. Также ещё один признак язвы — это отрыжка, которая является признаком нарушения работы желудка.
Важным симптомом и проявлением язвы являются голодные боли: это когда боль в желудке и кишечнике нарастает в периоды голода, а после приема пищи проходит. Еще одним симптомом развивающейся язвы могут быть ночные боли, которые проходят после приема пищи или лекарств.
Проявления язвы и возможные осложнения запущенной формы язвы
Кровотечение. Из-за разъедания кислотой стенок желудка может открыться кровотечение, которое, как правило, открывается при язвенной болезни двенадцатиперстной кишки, реже — при язве желудка.
Перфорация (прободение язвы). Стенка желудка, пораженная язвой, может прорваться, в результате чего содержимое желудка попадает в брюшину. Эта ситуация сопровождается сильнейшей болью. При возникновении подобного состояния требуется экстренная госпитализация и хирургическое вмешательство.
Обструкция, то есть закупорка в месте выхода из желудка. Данная ситуация возникает, если язва находится в месте выхода из желудка и происходит перекрытие данного выхода. Содержимое желудка не может попасть в кишечник, возникают боли, тошнота, рвота, ощущение вздутия живота. Такие случаи требуют планового оперативного вмешательства.
Рецидивы — это обострения язвенной болезни, которые возникают в результате стрессовых ситуаций, злоупотреблением алкогольных напитков, курением или приемом определенных лекарств.
Онкология (рак желудка либо двенадцатиперстной кишки) развивается в результате увеличения количества бактерий хеликобактер, которые создают благоприятны условия для возникновения злокачественной опухоли. Язва может переродиться в онкологию.
Лечение язвы желудка и двенадцатиперстной кишки в частной клинике в Нижнем Новгороде
При первом же посещении гастроэнтеролога и подозрении на язву больному назначается диета. Далее проводится ряд обследований, в том числе ФГДС (гастроскопия), берется анализ на наличие бактерии хеликобактер в желудке. По результатам анализов и обследований назначается курс лечения, состоящий в основном из медикаментозной терапии, в частности антацидных препаратов (альмагель, окись магния и др.), спазмолитиков, типа но-шпа или папаверин, вяжущие и обволакивающие лекарства. В современных медицинских центрах, в том числе в Онли Клиник, лечение язвы желудка и двенадцатиперстной кишки проходит в условиях стационара с применением определенных антибиотиков или специализированных противоязвенных лекарств, например, Омез. А также назначаются физиопрецедуры, магнитотерапия.
Схемы лечения в каждом конкретном случае индивидуальны и назначаются строго врачом — гастроэнтерологом Онли Клиник, учитывающим множество факторов, таких как: возраст пациента, состояние его здоровья, хронические заболевания и т.д.
Лечение язвы желудка народными средствами

Народная медицина давно нашла множество способов борьбы с язвенной болезнью. Это проверенные годами отвары, настои и проч. Некоторые из этих народных методов, как показывает практика, действительно способны облегчить протекание язвенной болезни желудка и двенадцатиперстной кишки. Однако, для полного и эффективного излечивания от язвы требуется помощь квалифицированного врача — гастроэнтеролога.
Итак, наши бабушки и дедушки предлагают следующие рецепты в борьбе с язвой и возможными обострениями заболеваний желудка:
Свежевыжатый сок картофеля. Из сырых клубней картофеля отжимается сок и принимается по 50 мл четыре раза в день до еды. Сок картофеля помогает при язвенной болезни с повышенной кислотностью и хроническом гастрите.
Настойка кедровых шишек. Измельчаются молодые зеленые ядра кедра, заполняются дистиллированной водой, медицинским спиртом либо водкой хорошего качества, данный настой настаивается в течение 7 суток, потом фильтруется. Данный настой принимается по 15 мл 3 раза в день перед едой. Курс лечения составляет 60 дней, повторение курса возможно, спустя полгода. Таежные лекари утверждают, что, пройдя 3 курса, пациент исцеляется от язвы. Также эликсир помогает при гастрите и иных проблемах с органами ЖКТ.
Отвар окопника на молоке. Корни окопника очищают от верхней черной пленки, мелко нарезают, помещают в керамический горшок, заливают цельным молоком (лучше деревенским) и томят в духовке или в русской печи несколько часов (до густоты сметаны). На каждые 200 мл молока берется по 1 ст. ложке сырья.
Отвар ягод облепихи. Горсть ягод облепихи залить водой, примерно 0,5 л, отварить на малом огне, отфильтровать и принимать по стакану 3 раза в сутки протяжении 60 дней.

Свежий сок капусты. Принимают по 100-150 мл 4 раза в день натощак, запивая им чайную ложку меда.
Минеральные воды. Ессентуки-17, Боржоми рекомендуют пить по 1 стакану 3 раза в день перед едой или во время нее.
Пчелиный мёд. 2 чайные ложки меда растворяют в стакане кипяченой теплой воды, лекарство принимают перед каждым приемом пищи.
Отвар клубней картофеля. Лекарство обладает обволакивающим действием, благодаря присутствию крахмала. Принимают отвар картофеля (без соли!) по стакану 1-2 раза в день до еды.
Сталкиваясь с язвенной болезнью, пациент должен понимать, что при первых симптомах заболеваний желудка и двенадцатиперстной кишки нужно немедленно обратиться к врачу — гастроэнтерологу.
Современные методы борьбы с язвенной болезнью и бактерией хеликобактер пилори очень эффективны и своевременное обращение и во время начатое лечение может навсегда избавить больного от проявлений язвы.
Также очень важно пациенту, который переболел язвой, постоянно соблюдать режим питания и диету. Народные лекарственные средства при язвенной болезни является лишь дополнением к основной терапии, поскольку они не в состоянии уничтожить хеликобактерную бактерию, являющуюся главной причиной возникновения болезни язвы.
Звоните и записывайтесь на прием к врачам гастроэнтерологам при первых симптомах заболеваний желудочно — кишечного тракта по телефонам 277 66 88; 8 800 250 68 63.
Воробьева Ольга Николаевна
Шебунин Максим Викторович
врач-гастроэнтеролог, заместитель главного врача по клинико-экспертной работе
Источник