Сколько можно пить жидкости при хпн
Содержание статьи
Диетотерапия при ХПН
Для людей, страдающих ХПН, питание — не просто обычный физиологический процесс. Это чрезвычайно важный, а зачастую, основной компонент лечения. Ключевой принцип диеты в случае почечной недостаточности, которую пока не лечат диализом, – снижение содержания белка и повышение калорийности блюд.
Сокращение белковой нагрузки тормозит один из основных механизмов прогрессирования недостаточности – гиперфильтрацию, при которой еще сохранная (не склерозированная) часть ткани почек вынуждена работать более интенсивно. Вместе с тем, при ограничении приема протеина с пищей происходит снижение уровня мочевины в крови, практически параллельно сокращается и степень интоксикации (другими словами, отравления организма, вызванного продуктами распада). Поэтому длительное соблюдение соответствующей диеты обеспечивает двойной эффект:
- Отдаляет перспективу диализного лечения.
- Позволяет улучшить самочувствие пациентов с ХПН.
Стоит отметить, что при недостатке калорий начинают «сгорать» не только собственные жиры, но и белки. Соответственно, растет уровень мочевины. Поэтому польза диеты с пониженным содержанием белка сводится к нулю. Соответственно, пациент должен получать с пищей от 3500 до 4500 ккал в сутки (в зависимости от нагрузок) причем, употребляя не больше 25-30 г белка. Оценка достаточности питательности проводится по динамике веса – его снижение свидетельствует о недостаточном количестве калорий.
Разработаны специальные таблицы и даже онлайн калькуляторы, позволяющие вычислить содержание в пище разнообразных веществ. Принимать пищу нужно не реже, чем 5 раз в сутки, малыми порциями. В случае отказа от пищи по причине тошноты и отсутствия аппетита образуется замкнутый круг: чем меньше пациент ест, тем выше у него уровень мочевины, соответственно — больше интоксикация и хуже аппетит. А значит, тем меньше он ест… Круг замкнулся. В таких ситуациях проблема решается за счет капельных вливаний и других методов лечения, которые можно назвать специальными.
Какие еще опасности, сопряженные с питанием, подстерегают больных ХПН?
Они существуют и связаны с тем, что, в случае прогрессирования недостаточности, в крови больных повышается уровень калия. Отвечает за это непростой механизм, который протекает в почечных канальцах: калий перестает выводиться из крови в нужном объеме почками. Это, естественно, вызывает его скопление в крови. Как следствие — серьезные, иногда очень опасные для жизни нарушения в работе сердца. По этой причине каждый человек, болеющий ХПН, при повышении калия в крови просто обязан соблюдать диету с резким ограничением этого компонента в пище. Нормальным считается уровень калия 3,5-5,5 ммоль/л. Его определение возможно в результате анализа крови, которая берется из вены.
Наиболее высоким содержание калия славятся сухофрукты. После них в рейтинге идут картофель и щавель, а также бананы. Далее следуют морская рыба, фрукты и овощи, мясо. Чрезвычайно мало калия в сахаре, крупах, молочных продуктах. Если человек болен хронической почечной недостаточностью и имеется тенденция к повышению уровня калия, то продукты, перечисленные выше, лучше вовсе исключить из рациона. Употребление иных фруктов и овощей необходимо ограничить до 200 г в сутки. Что касается мяса и рыбы, то эти продукты в случае соблюдения малобелковой диеты ограничиваются сами по себе. Набор калорий без картофеля возможен за счет сметаны, мармелада, пастилы и круп.
Обязательно ли в этом случае ограничение соли?
Солить пищу нет надобности, и не только в случае ХПН, но также и при артериальной гипертонии (вне зависимости от происхождения). И в этом ограничении нет абсолютно ничего невозможного или страшного, потому как натрий, который входит в состав соли, присутствует почти во всех продуктах. Отказавшись от соли, вы в любом случае получите необходимое для нормального функционирования организма количество натрия. К чрезвычайно соленым продуктам традиционно относят сыр, мясные и колбасные изделия, консервы из рыбы и овощей. Все они сильно подсаливаются в процессе изготовления. Поэтому употреблять их в пищу однозначно не стоит.
Необходимо ли что-то добавлять в еду?
Почка является органом, основная функция которого – регулирование в организме баланса нескольких веществ. Среди них:
- натрий;
- калий;
- кальций;
- фосфор;
- магний;
- ионы водорода.
Поддержание нормального уровня этих веществ в крови и тканях крайне важно. Причина следующая: клеткам человеческого организма для нормального функционирования нужно сохранение перманентного химического состава собственной внутренней среды. Это своеобразный раствор, который, в соответствии с одной из самых распространенных теорий, схож по химическим свойствам с той средой, в которой была зарождена жизнь на нашей планете. Другими словами, наши клетки хранят в себе каплю самого древнего биохимического материала с давно устоявшимися характеристиками. И если привычные, сформировавшиеся на протяжении тысячелетий, параметры содержания жизненно необходимых веществ меняются, клетки прекращают выполнять положенную им работу, а в некоторых случаях просто отмирают. Результат плачевен – нарушение функций головного мозга, работы сердца, скелетных мышц и пр. Во избежание этого уровень доставляемых к клеткам растворенных в крови веществ должен быть стабильным, а клетки должны поддерживать свою внутреннюю среду без учета изменяющихся внешних условий, ведь регулирование состава крови происходит постоянно, в том числе и почками. Если по причине болезни их работа нарушается, то и гомеостаз (постоянство состава внутренней среды) нарушается. Это относится не только к натрию и калию.
Теперь стоит уделить немного внимания обмену таких веществ, как кальций, фосфор и ионы водорода. Это важнейшие вещества, от них зависит состояние костной системы, сердечной и других мышц человека, а также центральной нервной системы и системы свертывания крови. В случае ХПН нарушается выведение фосфора вместе с мочой. Именно поэтому уровень его в крови повышается. Как следствие – снижение уровня кальция в крови. Повышенное содержание фосфора является причиной кожного зуда, негативно влияет на сердечно-сосудистую систему. Недостаточное количество кальция в крови вызывает нарушение работы мышц и деятельности кровеносной системы. В результате появляется слабость, возникают судороги, кровоточивость. В случае недостатка кальция в крови он начинает вымываться из костной ткани, а кости становятся ломкими, хрупкими, плохо срастаются, возникают боли. Помимо этого, при ХПН происходит нарушение обмена витамина D в почках. Результат – развитие его дефицита и возникновение состояния, которое схоже с рахитом у маленьких детей. По этой причине стоит позаботиться о поступлении достаточного количества кальция в организм. Больше всего этого вещества содержится в молочных продуктах, яйцах, сухофруктах, крупах, некоторых овощах. Обратите внимание на то, что потребление фосфора с пищей следует ограничить. Самые богатые фосфором продукты – это молоко, яичный желток, говядина, творог, пшеничный хлеб, сухофрукты, грецкие орехи, крупы. При соблюдении малобелковой диеты с невысоким содержанием калия вы ограничиваете прием мяса, творога, яиц, хлеба, орехов и не едите сухофрукты. Соответственно, вы автоматически придерживаетесь и низкофосфатной диеты. По этой причине крупы можно употреблять в любых количествах. С другой стороны, невозможно не заметить, что в продуктах, богатых кальцием, много либо фосфора, либо белка, либо калия или присутствуют сразу все вещества, перечисленные ранее.
Какой выход возможен из этой ситуации?
Все очень просто – кальций следует принимать отдельно, в виде таблеток или порошка. Оптимально для этой цели подходит карбонат кальция. Он прекрасно усваивается и обладает отличной способностью связывать фосфор в кишечнике, ограничивая его поступление в кровь. Для расчета суточной дозы карбоната кальция необходимо прибегнуть к помощи нефролога, а купить препарат можно практически в любой аптеке. Часто для лучшего усвоения к таким препаратам добавляется витамин D. Естественно, все это делается по рекомендации врача и под постоянным контролем (анализы нужно сдавать не реже одного раза в три месяца). Помимо этого следует помнить, что при некоторых заболеваниях (например, мочекаменная болезнь) данные рекомендации неактуальны, а диету необходимо оговаривать с профильным специалистом.
О важности кислотно-щелочного баланса
Еще одним немаловажным процессом является поддержание кислотно-щелочного баланса, который характеризуется показателем «рH». Этот параметр отражает содержание ионов водорода, и, как следствие, — кислотности среды или раствора. В нормальном состоянии кровь имеет слабо-щелочную реакцию (норма — рH 7,35). Если значение рH меньше 7,35, то в крови есть избыток кислот, если больше – превышен уровень щелочей. При ХПН, а также при целом ряде иных состояний, почки теряют способность выделять с мочой ионы водорода. Другими словами, избыточная кислота из организма не выводится, соответственно, кровь становится слишком кислой, рH сокращается до 7,2 и ниже. Для компенсации этих изменений включаются легкие, которые задерживают в организме углекислый газ (щелочной по своим свойствам). В итоге дыхание становится более резким и происходят разнообразные вторичные нарушения обмена.
Эта проблема частично решается посредством диеты, предполагающей употребление щелочных продуктов. Одним изних считается щелочная минеральная вода, к примеру, «Боржоми». Но здесь кроется опасность: в ней щелочь содержится в виде гидрокарбоната (бикарбоната) натрия. А это вещество способствует повышению артериального давления, особенно при почечной недостаточности. Поэтому «Боржоми» пьют по 1-2 стакана в день с 1-2 чайными ложками питьевой воды, если иное не предписано врачом.
Значение диеты
Грамотно подобранная диета с необходимым количеством добавок дает возможность улучшить самочувствие и отодвинуть, а во многих случаях и предупредить, развитие целого ряда чрезвычайно опасных осложнений ХПН. По этой причине ей уделяется огромное внимание. Составляя собственное меню, пользуйтесь таблицами или калькуляторами, которые позволяют определить состав разнообразных продуктов и обязательно обсуждайте диету со специалистом.
Источник
Диета при почечной недостаточности у мужчин: рацион, меню на неделю с рецептами — Семейная клиника ОПОРА г. Екатеринбург
Питание людей с почечной недостаточностью должно соответствовать степени нарушения обмена веществ и выделительной функции. При остром состоянии иногда предпочтительнее парентеральное введение питательных веществ и растворов в условиях стационара. Рацион при хронической недостаточности функции почек должен быть с ограничением соли, оптимальным содержанием белка (при некоторых состояниях необходимо его снижение, а при других повышение потребления) и подходящей водной нагрузкой. Также необходимо с помощью лечебного питания корректировать дисбаланс веществ, которые появляются при нарушении функции нефронов. Для этого применяют лечебный стол № 7 и его разновидности.
1 Принципы диетотерапии почечной недостаточности
Почечная недостаточность (ПН) – нарушение выделительной функции почек, которое ведет к дезорганизации обмена веществ и водно-электролитным нарушениям в организме. Различают 2 вида почечной недостаточности (ПН):
- 1. Острая (ОПН) – внезапно возникшее обратимое состояние, появившееся вследствие нарушения почечного кровотока, острой патологии почек или внепочечных нарушений оттока мочи.
- 2. Хроническая (ХПН) – постепенная необратимая гибель функциональных почечных единиц – нефронов. Причины развития ХПН могут быть связаны как с самой хронической патологией почек, так и с болезнями других органов и систем (артериальная гипертензия, сахарный диабет, амилоидоз, ревматические заболевания и др.).
Рационализация питания больных почечной недостаточностью способна уменьшить выраженность патологических процессов и приблизить баланс питательных веществ к необходимому уровню. Поэтому лечить заболевания почек следует с соблюдением диеты.
Основные направления диеты при ПН у мужчин и женщин не различаются. Исходя из возникающих нарушений обмена веществ, они базируются на следующих принципах:
- максимально бережное использование функциональных ресурсов почек за счет ограничения потребления соли и повреждающих нефроны азотистых и безазотистых экстрактивных веществ;
- коррекция электролитных нарушений путем рационализации питьевого режима в соответствии с диурезом и поступления микроэлементов;
- уменьшение накопления в организме продуктов белкового обмена (мочевины, креатинина и др.) благодаря снижению потребления белка (при этом не допуская белкового голодания и усиления катаболизма);
- нормализация функции других органов и систем, уменьшение внепочечных проявлений: снижение артериального давления, схождение отеков, устранение ацидоза, анемии, нарушений свертывания крови и др.;
- обеспечение необходимой энергетической потребности организма преимущественно за счет полиненасыщенных жиров и углеводов (до 35 ккал/кг/сут);
- обогащение продуктов витаминами и незаменимыми аминокислотами.
Диета при заболевании почек у мужчин: меню и рецепты
1.1 Варианты лечебных диет
Для каждого заболевания почек и его периода рекомендуется определенная диета — стол №7 и его варианты. Они различаются по содержанию белка, соли и энергетической ценности.
Лечебный стол № 7 — малосолевая диета с содержанием белка, близким к значениям питания у здоровых людей:
| Характеристика диеты | Пояснение |
| Показания |
|
| Соотношение нутриентов (грамм) | Б/Ж/У – 70/90/360 |
| Питательная ценность (ккал) | 2700 (значение может быть изменено с учетом индивидуальных энергетических затратах пациентов) |
| Питьевой режим (литр) | До 2 л жидкости в сутки |
| Употребление поваренной соли | 1,5 — 2 г |
| Особенности | Стандартная малосолевая диета с некоторым лимитированием белка, назначаемая пациентам без признаков ПН на амбулаторном лечении |
К малобелковым диетам с резким ограничением соли и сниженной водной нагрузкой и энергетической ценностью, соответствующей затратам пациента при клинически значимом нарушении функции почек относят диеты 7 «а» и 7 «б»:
| Характеристика диеты | Пояснение к столу №7 «а» | Пояснение к столу 7 «б« |
| Показания |
| Гломерулонефрит острый и хронический (после диеты 7 «а») |
| Соотношение нутриентов (грамм) | Б/Ж/У — 20/80/350 | Б/Ж/У — 40/80/450 |
| Питательная ценность (ккал) | 2200 | 2700 |
| Питьевой режим (литр) | Рассчитывается по формуле: объем мочи за предыдущий день + 300-500 мл | Рассчитывается по формуле: объем мочи за предыдущий день + 300-500 мл |
| Употребление поваренной соли | 1,5 — 2 г | 2 — 3 г |
| Особенности | Рацион с резким снижением белковой пищи и соли, низкой водной нагрузкой. Назначается при ПН с выраженными симптомами | Питание с умеренным ограничением белка и соли, низкой водной нагрузкой. Назначается после диеты 7 «а» |
В особых случаях применяют высококалорийные рационы с увеличенным уровнем протеинов — 7 «в» и 7 «г»:
| Характеристика диеты | Пояснение к столу 7 «в» | Пояснение к столу 7 «г» |
| Показания | Нефротический синдром | ХПН |
| Соотношение нутриентов (грамм) | Б/Ж/У — 120/75/450 | Б/Ж/У — 60/110/450 |
| Питательная ценность (ккал) | 2900 | 2500-3000 |
| Питьевой режим (литр) | 0,7-0,8 | 0,8 |
| Употребление поваренной соли | 2-3 г | 2-3 г |
| Особенности | Диета с умеренным сдерживанием потребления соли и низкой водной нагрузкой, с увеличением содержания белка из-за его потерей с мочой | Рацион с увеличенным количеством белка в связи с катаболическим типом обмена веществ и его потерей при диализе, низкой водной нагрузкой и ограничением натрия, калия и фосфора |
При острой недостаточности функции нефронов питание определяет только врач.
В начальной стадии ХПН, когда нет клинических симптомов и значимых изменений показателей крови, придерживаются диеты № 7 с разгрузочными днями. На додиализном этапе ПН при выраженных клинических проявлениях применяют диеты 7 «а» и 7 «б». Для пациентов на диализе рекомендован стол 7 «г».
В настоящее время принято составлять рацион на основе имеющихся диет, но учитывая индивидуальные особенности пациента (степень поражения почек и потери фильтрационной функции, сопутствующие заболевания, нарушения метаболизма, энергетические потребности, уровень креатинина и др.).
Стол № 7: описание диеты, варианты, меню при заболеваниях почек с рецептами
2 Рекомендуемые и запрещенные продукты
Перечень продуктов стола № 7, которые рекомендуется и запрещается употреблять при повышенном креатинине:
| Группа продуктов | Можно | Нельзя |
| Хлеб и другая выпечка | Белый пшеничный отрубной хлеб, выпеченный без соли, безбелковый; дрожжевые бессолевые лепешки, блины, оладьи и т. д. | Магазинный хлеб, содержащие соль и соду изделия |
| Супы и бульоны | Вегетарианские с крупами | Наваристые мясные, рыбные и грибные бульоны |
| Блюда из мяса и рыбы | Мясо и рыба нежирных сортов (обжаривание возможно после предварительной варки) | Жирные сорта мяса и рыбы, тушенка, копчености, сосиски, колбасы, соленая и вяленая рыба, консервы, полуфабрикаты, икра |
| Яйца | Не более 1-2 яиц в день (омлет, вареное яйцо), в составе салатов, соусов и других блюд | Более 2 в день, жареные |
| Молоко и молочные продукты | В умеренном количестве цельное молоко, кефир, айран, простокваша, сливки, сметана, творог нежирный | Соленые и пряные сыры |
| Овощи и зелень | Картошка, капуста, огурец, свекла, морковь, салат, помидор, петрушка, укроп, отварные и в натуральном виде (при гиперкалиемии снижение потребления) | Лук, чеснок, редька, редис, щавель, маринованные овощи, квашеная капуста, грибы , горчица, хрен, перец |
| Фрукты | Все виды (при гиперкалиемии ограничить сухофрукты) | — |
| Десерты | Сахар, мед, фруктовое и ягодное пюре, джем, варенье, желе, мусс, кисель | Изделия на тугоплавких жирах и маргарине, шоколад |
| Крупы, макаронные изделия | Рис, кукуруза, перловка, гречка | Макароны с добавлением соли |
| Закуски и приправы | Сыр несоленый, заливная рыба, овощные салаты без соли, соусы молочные, томатные, безбелковые | Соленья, консервы, соусы на мясных, рыбных, грибных отварах |
| Напитки | Некрепкий чай (можно с молоком), отвар шиповника и черной смородины (разбавленный 1:1), фруктовые, овощные и ягодные соки | Алкоголь, крепкий кофе, горячий шоколад, какао, минеральные воды с высоким содержанием натрия |
На сегодняшний день разработаны специальные продукты для пациентов с недостаточностью функции почек. Например, изготовленные из крахмала злаковых культур безбелковый хлеб и другие кондитерские и макаронные изделия, желе, крупа саго и т. д.
Диета при оксалатных камнях в почках у мужчин
3 Питание при ОПН
Для пациентов с остро развившейся ПН рацион составляется в зависимости от состояния и периода заболевания:
- 1. В начальной стадии, если пациент находится в бессознательном состоянии в ОРИТ или другом отделении стационара, обеспечивается парентеральное питание.
- 2. В олигоурической стадии при стабилизации состояния следует ограничить потребление жидкости до 400 мл + потери с рвотой и диареей (если имеется), соли до 1-1,5 г, белка до 20 — 25 г и калия. Используют диету № 7 «а», подстраивая ее под индивидуальные особенности заболевания. Применяют разгрузочные диеты (кисельные, яблочные, сахарные и др).
- 3. В полиурической стадии, в связи с возросшим диурезом, необходимо увеличить потребление жидкости до 1500 л, белок ограничивают до нормализации остаточного азота крови. Калий можно не ограничивать. От соли следует воздержаться.
- 4. В восстановительный период необходимо придерживаться диеты № 7 «б» или № 7 на протяжении 6 — 12 месяцев.
4 Питание при ХПН
Доказано, что соблюдение особой диеты при ХПН приводит к замедлению прогрессирования склероза сосудистых клубочков нефрона. Питание пациентов на додиализном этапе значительно отличается от рациона больных, получающих диализ. Основные принципы диеты:
- 1. Ограничение потребления белка до 0,6-1,0 г/кг в сутки в зависимости от стадии ХПН и скорости клубочковой фильтрации (СКФ). Обязательным условием является выбор белковых продуктов высокой биологической ценности, содержащих незаменимые аминокислоты).
- 2. Ограничение потребления ионов натрия при повышенном давлении, калия (при уменьшении диуреза) и фосфора.
- 3. Уменьшение водной нагрузки в соответствии с диурезом (учитываются вода, соки, чай, супы и другие жидкости).
- 4. Обеспечение достаточной энергоемкости питания жирами и углеводами.
При начальных стадиях придерживаются диеты № 7. Основой для питания пациентов, не применяющих терапию гемодиализом, служат малобелковые диеты — 7 «а» и 7 «б». Стол 7 «а» рекомендуют на 1-2 недели в период выраженной уремии, затем переходят на лечебный рацион 7 «б».
Особенно важно назначение малобелковых диет на 3-й стадии ХПН. Если человек имеет сопутствующий сахарный диабет, то лечебное питание показано в любой стадии с момента появления микроальбуминурии.
Малобелковые диеты противопоказаны в следующих случаях:
- Нутритивная недостаточность. Возникает у больных с катаболическим типом обмена веществ, когда превалирует распад белка (в этом состоянии у пациентов наблюдается кахексия — выраженное истощение организма), при потере большого количества белка с мочой или при диализе.
- Тяжелые сопутствующие заболевания: сепсис, онкология, сердечно-сосудистая недостаточность высокого класса по Нью-Йоркской классификации, осложнения сахарного диабета, психические заболевания, параличи и др.
5 Примерное однодневное меню разных диет
При составлении рациона можно брать за основу существующие таблицы с меню, разработанные для питания пациентов. Пример рациона малосолевой диеты № 7:
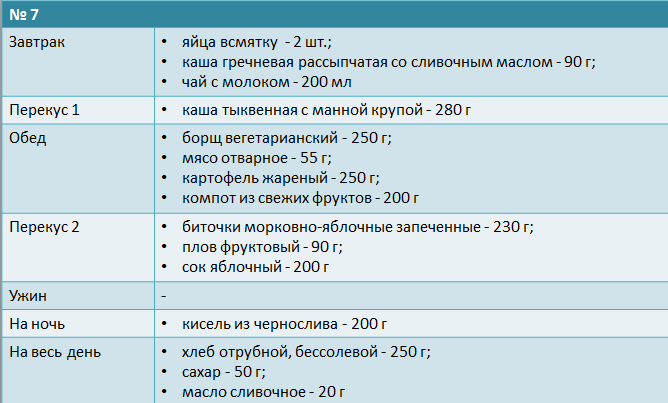
Меню диеты 7 «а» при выраженной почечной недостаточности:
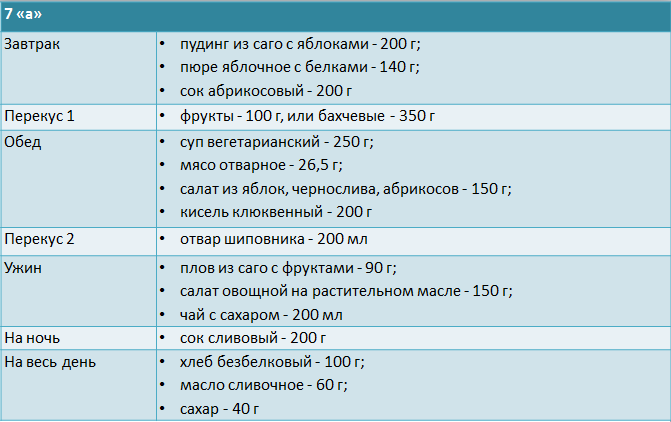
После диеты 7 «а» в рацион необходимо добавить больше белковых продуктов:
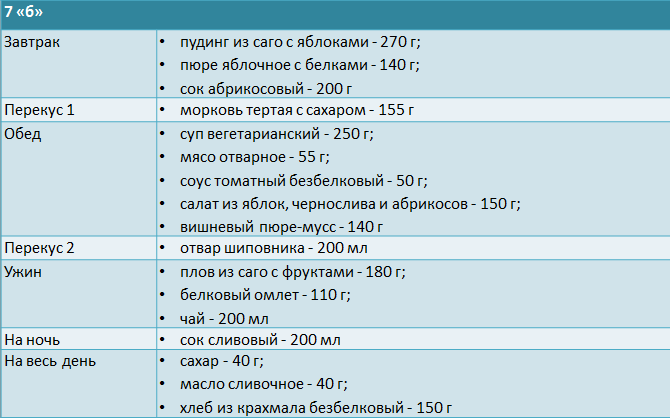
При нефротическом синдроме питание можно построить следующим образом:
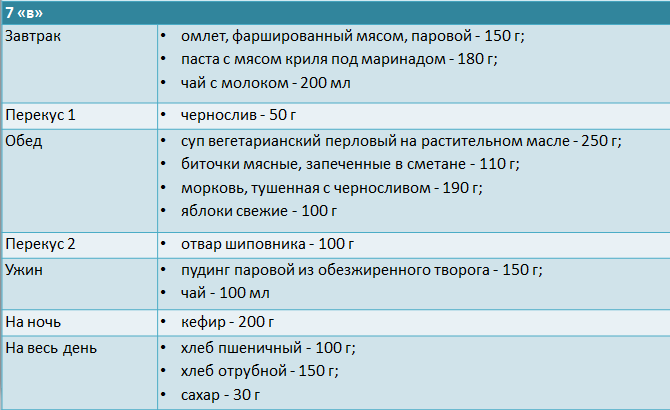
Рацион больных, находящихся на гемодиализе:
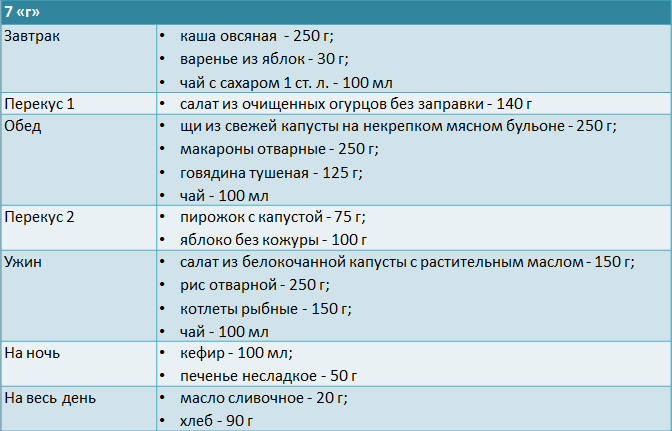
6 Меню на неделю
Меню на неделю самой назначаемой при почечной недостаточности диеты № 7 «б»:
| День недели | Завтрак | Перекус № 1 | Обед | Перекус № 2 | Ужин |
| 1 |
| Мякоть арбуза или дыни |
| Отвар шиповника |
|
| 2 |
| Мякоть арбуза |
| Сок абрикосовый |
|
| 3 |
| Морковь сырая тертая с сахаром |
| Отвар шиповника |
|
| 4 |
| Яблоко |
| Сок сливовый |
|
| 5 |
| Дыня |
| Отвар шиповника |
|
| 6 |
| Арбуз |
| Желе |
|
| 7 |
| Арбуз, дыня |
| Отвар шиповника |
|
На ночь разрешается пить соки: сливовый, вишневый, яблочный абрикосовый, смородиновый.
7 Рецепты блюд
Самые популярные рецепты блюд, которые можно кушать при почечной недостаточности:
| Название | Ингредиенты | Способ приготовления |
Щи вегетарианские из свежей капусты  |
|
|
Суфле морковное паровое  |
|
|
Плов из саго с сухофруктами |
|
|
Зразы картофельные, фаршированные саго и луком  |
|
|
Мясо отварное под овощным маринадом | Мясо нежирное — 300 г. Для соуса:
|
|
Источник